Перечислите возможные осложнения после ранения – Ведущее ранение это — Перечислите возможные осложнения после ранения — 22 ответа
Как правильно оказать помощь при ранениях

Дорогие читатели, скоро наступит весна, а за ней придет и лето… Мы все с нетерпением ждем этого, чтобы поработать на даче, заняться постройкой дома или наколоть дров для бани, побыть на природе… Но иногда радость этих дел омрачают различные травмы. Самыми частыми их них бывают различные ранения. Но знаете ли вы, как правильно оказать помощь при ранениях? Вот об этом сегодня и будет разговор.
Ранения — виды ран
Любое повреждение кожных покровов и подлежащих мягких тканей называется раной. Чаще ранения возникают из — за не способности кожи и мягких тканей к растяжению или в результате травмирующего механического воздействия. Любые раны требуют оказания немедленной медицинской помощи и не важно кто ее окажет: или вы сами, или в медицинском учреждении. Все зависит от характера раны и ее размера.
Для пострадавшего классификация ран не имеет значения. Но при оказании медицинской помощи и дальнейшего лечения характер раны, наоборот, играет существенную роль.
Раны, возникающие при хирургических операциях, бывают с ровными краями. Такие раны возникают при рассечении кожных покровов хирургическим скальпелем. В последующем при проведении чистых операций раны затягиваются первичным натяжением. При плотном соприкосновении края раны словно склеиваются, такое заживление более благоприятное. Инфицирование раны не происходит, так как в ране отсутствуют сгустки крови, а сама операция проводится стерильными инструментами.
При проведении гнойных операций бактерии из очага инфекции будут препятствовать быстрейшему заживлению раны. Но при соответствующем лечении и своевременных перевязках рана тоже может затянуться первичным натяжением через 1 — 2 недели.
Чаще всего в жизни возникают рваные раны, которые можно получить в результате следующих воздействий на кожу и мягкие ткани.
Колотые или резаные раны возникают в результате пореза или прокола острыми предметами такими, как нож, стекло, гвоздь, вилы или подобными предметами. Такие раны обычно бывают с ровными краями. И если они не инфицируются, то заживают тоже быстро.
Рубленые раны. Характер раны говорит сам о себе. Чаще всего это бывает при резком контакте с тяжелым и острым предметом.
Ушибленные раны возникают при ударе тупым предметом или в результате падения на такой предмет. В этом случае имеется ушиб мягких тканей около раны.
Размозженные раны возникают при падении очень тяжелого предмета на какую- то часть тела. Вокруг таких ран возникает воспалительный процесс мягких тканей.
Скальпированные раны характерны отделением кожных покровов от подлежащих мягких тканей.
Ожоговая рана возникает при ожогах 2 — 3 степени, когда вскрываются пузыри на месте ожогов.
Укушенные раны бывают при укусе животными, как дикими, так и домашними.
Все эти раны отличаются от чистых тем, что края неровные, не сходятся друг с другом, глубокие , зияют. Обычно предметы, которыми нанесены раны, загрязнены, на их поверхности могут находиться различные микробы. Эти обстоятельства способствуют инфицированию раны и заживлению вторичным натяжением и рубцеванием. Выздоровление может наступить через 1-2 месяца или дольше.
Какие возможны осложнения после ранений
Рваные раны опасны своими осложнениями. Одним из наиболее частых осложнений – это инфицирование раны ( нагноение). Нагноение – это защитная реакция организма для очищения раны с вовлечением в процесс микробов.
Предметы, при помощи которых возникает рана, как правило, загрязнены и на своей поверхности могут иметь различные микробы, начиная от стафилококков и стрептококков и заканчивая синегнойной или столбнячной палочкой, которые могут вызвать нагноение в ране.
Стрептококки и стафилококки — аэробы, для своей жизнедеятельности им нужен кислород. С такими бактериями можно справиться легко. Достаточно своевременно проводить перевязки и принимать антибиотики.
А с такими микробами, как клостридии, справиться очень трудно. В рану они могут попасть вместе с частичками почвы, где эти микробы находятся в споровом состоянии. В размозженных тканях, при отсутствии кислорода, они начинают размножаться, выделяя при этом газ. Такие осложнения называются газовой гангреной. И подобные осложнения порой заканчиваются ампутацией конечностей.
С почвой в рану могут попасть и столбнячные микробы, которые вызывают заболевание столбняк. Это заболевание, при котором происходит поражение нервной ткани и с последующими судорогами. Заболевание протекает очень тяжело, часто заканчивается летальным исходом в результате спазма и паралича дыхательной мускулатуры и сердечной мышцы.
Еще более опасны укушенные раны, особенно бешеными животным: дикими лисицами, енотами или крысами. Даже домашние собаки или кошки могут источниками инфекции, если они были в лесу и заразились от диких животных. Бешенство – это смертельное заболевание. Человек – это биологический тупик для возбудителей бешенства, поэтому для других людей такой человек не опасен.
Оказание первой помощи при ранениях
- При поверхностных неглубоких ранах оказание первой помощи сводится к первичной обработке раны. Для этого достаточно обработать края раны любым из антисептиков (зеленка, йод или другой спиртовый раствор). Если есть вероятность загрязнения раны или рана кровоточит, то ее необходимо обработать 3% раствором перекиси водорода, она останавливает кровотечение. Она продается в любой аптеке. После чего необходимо наложить асептическую (чистую) повязку.
- Если рана более глубокая или имеется проникающее ранение, то прежде всего необходимо остановить кровотечение. Если нет поблизости медицинского работника, то временную остановку кровотечения можно сделать при помощи наложения давящей повязки на рану, сдавливания кровоточащего сосуда или при помощи тугого тампонирования раны.
- Другим способом временной остановки кровотечения является создание определенного положения тела. Например, можно приподнять конечности, если рана располагается на руках или ногах.
- Если повреждены артерии, то можно прижать пальцем кровеносный сосуд выше места кровотечения. Если рана располагается под коленом или в локтевом сгибе, то можно положить валик и зафиксировать конечность в максимальном сгибании.
- Если из раны кровь вытекает фонтанчиком, то это артериальное кровотечение. В данном случае рекомендуется наложить жгут выше места раны. Жгут накладывают не слабо, но и не туго. В летнее время жгут можно держать в течение 1,5 — 2 часов, в зимнее время – не более 1 часа. В любых случаях под жгут необходимо положить записку с указанием времени наложения жгута. При любых обширных или проникающих ранах необходимо срочно доставить пострадавшего в ближайшее лечебное учреждение для оказания квалифицированной медицинской помощи.
- Оказание первой помощи при укушенных ранах можно прочитать в статье « Почему собаки кусаются». Почитайте, это очень важно, так как бешенство считается смертельным заболеванием и несвоевременное оказание помощи может закончиться трагически.
Что должно быть в аптечке для проведения перевязки при ранениях
- Спиртовый раствор зеленка или йода
- 3% перекись водорода
- Стерильные ватные бинки и салфетки в аптечной упаковке
- Лейкопластырь, напальчники, жгут
- Нашатырный спирт
Зная, как правильно оказать помощь при ранениях, вероятно вы избежите осложнений и других неприятных ситуаций. Но пусть лучше такие ситуации вас обойдут стороной. Если же случились более серьезные ранения, то необходимо срочно вызывать скорую помощь, при таких ранениях порой счет идет на минуты и помочь здесь могут только специалисты.
Если эта статья была вам полезна, то нажмите, пожалуйста, кнопочки соц. сетей. Я буду вам очень благодарна. А чтобы отвлечь вас от не очень приятных вещей ( но о которых необходимо знать) посмотрите это видео и насладитесь музыкой Антонио Вивальди с исполнении Ванессы Мэй.
Дорогие мои читатели! Я очень рада, что вы заглянули ко мне на блог, спасибо вам всем! Была ли вам была интересна и полезна эта статья? Напишите, пожалуйста, свое мнение в комментариях. Очень хочется, чтобы вы также поделились этой информацией со своими друзьями в соц. сетях.
Я очень надеюсь, что мы с вами еще долго будем общаться, на блоге будет еще много интересных статей. Чтобы их не пропустить, подпишитесь на новости блога.
Будьте здоровы! С вами была Таисия Филиппова.
Понравилась статья, поделись с друзьями
taiafilippova.ru
Осложнения ран. Основные принципы лечения
Ранения могут сопровождаться разнообразными осложнениями, как сразу после нанесения ран, так и в отдаленные сроки. К осложнениям ран относятся:
· Развитие травматического или геморрагического шока – является наиболее ранним и грозным осложнением. В отсутствие немедленной помощи становится причиной неблагоприятного исхода.
· Серомы – скопления раневого экссудата в раневых полостях, опасные возможностью нагноения. При развитии серомы необходимо обеспечить эвакуацию жидкости из раны.
· Раневые гематомы – образуются вследствие неполной остановки кровотечения. Гематомы являются потенциальными очагами инфекции, кроме того, сдавливая окружающие ткани, приводят к их ишемии. Их необходимо удалять с помощью пункции или при ревизии раны.
· Некрозы окружающих тканей – развиваются при нарушении кровоснабжения в соответствующей области при травматизации тканей во время операции или неправильном наложении швов. Влажные некрозы кожи необходимо удалять из-за опасности появления глубоких скоплений гноя. Поверхностные сухие некрозы кожи не удаляют, так как они выполняют защитную функцию.
· Раневая инфекция – ее развитию способствуют высокий уровень контаминации и высокая вирулентность попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, повреждение при ранении костей, нервов, сосудов, хроническое нарушение местного кровоснабжения, а также поздняя хирургическая обработка и общие факторы, влияющие на течение раневого процесса. В экспериментальных и клинических исследованиях установлено, что в большинстве случаев для развития инфекционного процесса в ране необходимо, чтобы ее контаминация превысила критический уровень, составляющий 105-106 микроорганизмов на 1 грамм ткани. Среди общих факторов, способствующих развитию раневой инфекции, важную роль играет значительная кровопотеря, развитие травматического шока, предшествующее голодание, авитаминозы, переутомление, наличие сахарного диабета и некоторых других хронических заболеваний.
Развитие пиогенной инфекции вызывается стафилококком, синегнойной палочкой, кишечной палочкой и другими гноеродными бактериями, анаэробной инфекции – клостридиями и неклостридиальной анаэробной микрофлорой, рожистого воспаления — стрептококками. При генерализации раневой инфекции развивается сепсис. Наиболее часто развитие пиогенной раневой инфекции происходит на 3-5 сутки после ранения, реже в более поздние сроки – на 13-15 сутки. Анаэробная инфекция может развиваться очень быстро, при молниеносных формах она диагностируется через несколько часов после ранения.
При попадании в рану с землей, пылью, инородными телами Cl. Tetani возможно развитие столбняка. В отсутствие специфической профилактики вероятность заболевания столбняком при наличии контаминированных ран достигает 0, 8%. Через укушенные раны в организм может проникать вирус бешенства.
· Расхождения краев ран – встречаются при наличии местных или общих факторов, затрудняющих заживление, а также при слишком раннем снятии швов. При лапаротомии расхождение краев раны может быть полным — с эвентрацией, то есть с выхождением наружу внутренних органов, неполным – с сохранением целостности брюшины, и скрытым, когда сохраняется целостность кожных покровов. Расхождение краев раны устраняется оперативным путем.
· Осложнения рубцов – образование гипертрофированных рубцов и келоидов. Гипертрофированные рубцы развиваются при склонности к избыточному образованию рубцовой ткани и чаще всего при расположении раны перпендикулярно к линии Лангера. Келоиды в отличие от гипертрофированных рубцов имеют особую структуру и распространяются за пределы границ раны. Осложнения рубцов ведут не только к косметическим, но и к функциональным дефектам, таким как нарушение ходьбы или функций верхней конечности из-за ограничения объема движений в суставах. Хирургическая коррекция показана при гипертрофированных рубцах с нарушением функции, однако при келоидах она нередко приводит к ухудшению результата лечения.
· Длительно существующие хронические раны могут осложниться развитием малигнизации. Диагноз подтверждает биопсия тканей раны. Лечение оперативное – необходимо радикальное иссечение в пределах здоровых тканей.
Основные принципы лечения ран
Лечение при ранениях обычно проходит в два этапа – этап первой помощи и этап квалифицированной помощи.
¨
При оказании первой помощи на месте ранения решаются две основные задачи: остановка кровотечения и предотвращение дальнейшей микробной контаминации. Первая помощь включает в себя применение доступных методов временной остановки кровотечений, обезболивание, наложение защитной повязки и транспортную иммобилизацию. На этом этапе не следует промывать рану и удалять из нее инородные тела.
¨ Этап квалифицированной помощи
На этапе госпитальной помощи решаются следующие задачи:
· профилактика и лечение раневых осложнений;
· ускорение процесса заживления;
· восстановление функций поврежденных органов и тканей.
Основные принципы лечения ран:
· строгое соблюдение асептики на всех этапах лечения;
· обязательная хирургическая обработка;
· активное дренирование;
· максимально раннее закрытие ран первичными или вторичными швами или с помощью аутодермопластики;
· целенаправленная антибактериальная и иммуннотерапия, коррекция системных нарушений.
Для выбора адекватной тактики лечения ран необходима тщательная оценка ее состояния, при этом оцениваются:
· Локализация, размер, глубина раны, повреждения нижележащих структур, таких как фасции, мышцы, сухожилия, кости.
· Состояние краев, стенок и дна раны, а также окружающих тканей, наличие и характеристика некротических тканей.
· Количество и качество экссудата — серозный, геморрагический, гнойный.
· Уровень микробной контаминации. Критическим уровнем является значение 105 — 106 микробных тел на 1 г ткани, при котором прогнозируется развитие раневой инфекции.
· Время, прошедшее с момента ранения.
¨ Лечение контаминированных ран
Риск развития раневых осложнений при наличии контаминированных ран гораздо выше, чем при асептических ранах. Лечение контаминированных ран состоит из следующих этапов:
· При возможном контакте раны с землей (все травмы с нарушением целостности покровов тела, отморожения, ожоги, гангрены и некрозы тканей, внебольничные роды и аборты, укусы животных) необходимы мероприятия по профилактике специфической инфекции – столбняка, а при укусах животных — и бешенства.
В целях профилактики столбняка вакцинированным пациентам вводят 0, 5 мл столбнячного адсорбированного анатоксина, невакцинированным пациентам – 1 мл анатоксина и 3000 МЕ противостолбнячной сыворотки. Из-за опасности развития анафилактических реакций на белок введение противостолбнячной сыворотки производится по Безредко: сначала 0, 1 мл разбавленной сыворотки вводится внутрикожно, при величине папулы менее 10 мм через 20 минут вводится 0, 1 мл неразведенной сыворотки подкожно, и только при отсутствии реакции на подкожное введение через 30 минут вводится вся доза подкожно.
При укусах животных (собак, лис, волков и др. ), подозрительных на бешенство, или попадании их слюны на поврежденные ткани нельзя производить первичную хирургическую обработку раны. Рана только промывается и обрабатывается антисептиком. Швы не накладываются. Необходим курс подкожного введения антирабической вакцины, который выполняется в специализированных антирабических пунктах, и проведение профилактики столбняка. При наличии поверхностных повреждений (ссадины, царапины) любой локализации кроме области головы, шеи, кистей рук, пальцев ног и гениталий, нанесенных домашними животными, культуральная очищенная концентрированная антирабическая вакцина (КОКАВ) вводится по 1 мл немедленно, а также на 3, 7, 14, 30 и 90 дни. Но если при наблюдении за животным оно остается здоровым в течение 10 суток, то лечение прекращают после 3 инъекции.
При попадании слюны животных на слизистые оболочки, при локализации укусов в области головы, шеи, кистей рук, пальцев ног и гениталий, а также при глубоких и множественных укусах и любых укусах диких животных, кроме введения КОКАВ необходимо немедленное введение антирабического имунноглобулина (АИГ). Гетерологический АИГ назначается в дозе 40 МЕ на кг массы тела, гомологичный – в дозе 20 МЕ на кг массы тела. Большая часть дозы должна быть инфильтрирована в ткани, окружающие рану, остальная часть вводится внутримышечно. Если возможно наблюдение за животным, и оно в течение 10 суток остается здоровым, то введение КОКАВ прекращают после 3 инъекции.
· Во всех случаях контаминированных ран, кроме небольших поверхностных повреждений и случаев, когда имеются косметические и функциональные противопоказания, обязательно проведение первичной хирургической обработки (ПХО) с рассечением раны, ревизией раневого канала, иссечением краев, стенок и дна раны. Цель ПХО в полном удалении нежизнеспособных и контаминированных тканей. Чем позже производится ПХО, тем ниже вероятность предупреждения инфекционных раневых осложнений.
ПХО не проводится при локализации ран на лице, так как приводит к увеличению косметического дефекта, а хорошее кровоснабжение данной области обеспечивает низкий риск нагноений и активное заживление ран. При обширных ранах волосистой части головы выполнение ПХО в полном объеме может привести к невозможности сопоставления краев и закрытия раны. Не подлежат ПХО также колотые непроникающие раны без повреждения крупных сосудов и укушенные раны при подозрении на возможность проникновения вируса бешенства. ПХО может завершаться наложением первичных швов – с ушиванием наглухо либо, при наличии факторов риска нагноения раны, – с оставлением дренажей.
Предпочтительно проточно-промывное дренирование ушитых ран с последующим диализом эффективными антисептиками. Проточно-промывное дренирование осуществляется установкой встречных перфорированных дренажей, по одному из которых вводится лекарственное средство, по другому осуществляется отток. Введение препаратов может быть струйным и капельным, дробным или постоянным. Отток при этом может осуществляться пассивным и активным способом – с помощью вакуумирования.
Данный метод предохраняет раны от вторичного обсеменения, способствует более полному удалению отделяемого, создает условия управляемой абактериальной среды и благоприятные условия для заживления ран. При дренировании необходимо соблюдать несколько общих принципов. Дренаж устанавливают в отлогих местах раневой полости, где максимально скопление жидкости. Выведение дренажной трубки через контрапертуру предпочтительнее, чем через рану, так как дренаж, являясь инородным телом, мешает нормальному заживлению раны и способствует ее нагноению.
При высоком риске развития нагноения раны, например, при наличии резких изменений окружающих тканей, показано наложение первично-отсроченных швов, в том числе провизорных. Как и первичные, эти швы накладываются на рану до развития грануляционной ткани, обычно на 1-5 сутки после ПХО при стихании воспалительного процесса. Заживление таких ран протекает по типу первичного натяжения. Швы не накладываются только после обработки огнестрельных ран и при невозможности сопоставления краев раны без натяжения, в последних случаях показано максимально раннее закрытие раневого дефекта с помощью реконструктивной операции.
· Антибиотикопрофилактика проводится по той же схеме, что и при «грязных» оперативных вмешательствах. Требуется 5-7 дневный курс введения антибиотиков.
· Антисептикопрофилактика предполагает использование эффективных антисептиков на всех этапах операции и при уходе за раной. При обработке ран могут применяться хлоргексидин, гипохлорит натрия, диоксидин, лавасепт, перекись водорода, перманганат калия и другие антисептики. Такие препараты, как фурацилин, риванол, хлорамин, в настоящее время не рекомендуются для использования в хирургических отделениях, так как госпитальная микрофлора устойчива к ним практически повсеместно.
· Ведение раны после проведения ПХО при наложении швов аналогично ведению операционных ран. Выполняется регулярная смена асептических повязок и уход за дренажами. Лечение открытых ран после ПХО производится, как и лечение гнойных ран, в соответствии с фазами течения раневого процесса.
¨ Лечение гнойных ран
Лечение гнойных ран комплексное — оперативное и консервативное.
· Во всех случаях инфицированных ран, когда нет особых функциональных противопоказаний, производится вторичная хирургическая обработка (ВХО). Она заключается во вскрытии гнойного очага и затеков, эвакуации гноя, иссечении нежизнеспособных тканей и обязательном обеспечении адекватного дренирования раны. Если после проведения ВХО рана не ушивалась, в последующем возможно наложение вторичных швов. В отдельных случаях при радикальном иссечении гнойника при ВХО могут быть наложены первичные швы с обязательным дренированием раны. Предпочтительно проточно-промывное дренирование. При наличии противопоказаний к проведению ВХО ограничиваются мероприятиями по обеспечению адекватной эвакуации экссудата.
· Дальнейшее местное лечение гнойных ран зависит от фазы течения раневого процесса.
В фазе воспаления основные задачи лечения – борьба с инфекцией, адекватное дренирование, ускорение процесса очищения раны, снижение системных проявлений воспалительной реакции. Основой является лечение повязками. Для всех ран, заживающих вторичным натяжением, стандартным методом лечения считается влажная обработка. Сухая обработка с наложением на рану сухих стерильных салфеток используется только для временного покрытия ран и обработки ран, заживающих первичным натяжением.
При влажной обработке используются повязки, создающие в ране влажную среду. Используются осмотически-активные вещества, антисептики, водорастворимые мази. Жирорастворимые мази противопоказаны, так как мешают оттоку отделяемого. Возможно использование современных атравматичных перевязочных средств с высокой абсорбционной способностью, сохраняющих определенный уровень влажности и способствующих удалению из раны экссудата и прочному удерживанию его в повязке. Современные комбинированные препараты для местного лечения ран содержат иммобилизованные ферменты — гентацикол, лизосорб, дальцекс-трипсин.
Смена повязок должна происходить при адекватном обезболивании. Частота смены повязок зависит от состояния раны. Обычно требуется 1-2 смены повязок в день, гидроактивные повязки типа «Гидросорба» могут оставаться на ране несколько дней, необходимость немедленной смены повязки возникает в следующих случаях: пациент жалуется на боль, развилась лихорадка, повязка промокла или загрязнилась, нарушилась ее фиксация. На каждой перевязке рану очищают от гноя и секвестров, иссекают некрозы и промывают антисептиками. Для промывания раны могут использоваться хлоргексидин, гипохлорит натрия, диоксидин, лавасепт, перекись водорода, озонированные растворы. Для ускорения некролиза применяются протеолитические ферменты, УЗ-кавитация, вакуумная обработка раны, обработка пульсирующей струей. Из физиотерапевтических процедур показано УФО раны, электро- и фонофорез с антибактериальными и аналгезирующими веществами.
В фазе регенерации основные задачи лечения – продолжение борьбы с инфекцией, защита грануляционной ткани и стимуляция процессов репарации. Необходимость в дренировании уже отсутствует. Повязки, накладываемые в фазу регенерации, должны защищать рану от травматизации и инфекции, не склеиваться с раной и регулировать влажность среды в ране, препятствуя как высыханию, так и избыточной влажности. Применяют повязки с жирорастворимыми антибактериальными мазями, стимулирующими веществами, современные атравматичные повязки.
После полного очищения раны показано наложение вторичных швов или лейкопластырное сопоставление, при больших дефектах — аутодермопластика. В отличие от первичных швов, вторичные швы накладываются на гранулирующие раны после ликвидации воспалительного процесса. Целью является уменьшение объема раневого дефекта и входных ворот для инфекции. Позже 21 суток вторичные швы накладывают только после иссечения образовавшейся рубцовой ткани. В случаях невозможности сопоставления краев для закрытия дефекта производят аутодермопластику в максимально ранние сроки – сразу после стихания воспалительного процесса.
В фазе реорганизации рубца основная задача лечения – ускорение эпителизации и защита раны от травматизации. Так как при высыхании образуется корка, замедляющая эпителизацию, а при избыточной влажности погибают эпителиальные клетки, повязки по-прежнему должны поддерживать рану в умеренно влажном состоянии и защищать от травматизации. Накладываются повязки с индифферентными и стимулирующими мазями. Иногда применяется физиотерапия — УФО, лазер, пульсирующее магнитное поле.
· Общее лечение гнойных ран включает антибактериальную терапию, дезинтоксикацию, иммуннотерапию, симптоматическое лечение.
Антибактериальная терапия применяется в 1-2 фазах раневого процесса. Препарат необходимо назначать с учетом чувствительности микрофлоры раны. Показано системное введение антибиотиков, топическое введение в настоящее время не рекомендуется. Первичный эмпирический выбор антибактериальной терапии до получения результатов чувствительности должен быть направлен против типичных возбудителей, которыми являются стафилококки, стрептококки и грамотрицательные аэробные бактерии.
Используются амоксиклав, левофлоксацин, в качестве резерва – цефуроксим, ципрофлоксацин, офлоксацин, а при укусах — доксициклин. Лечение стафилококковых раневых инфекций при резистентности возбудителя требует назначения ванкомицина или линезолида. При рожистом воспалении показаны пенициллины, азитромицин, линкосомиды. Если инфекция вызвана синегнойной палочкой, препаратами выбора являются карбенициллин, тазоцин, тиментин, а также цефалоспорины 3 поколения и фторхинолоны. Кроме антибиотиков при лечении гнойных ран используются бактериофаги.
Детоксикация применяется при наличии системных проявлений воспалительного процесса. Используются инфузии солевых растворов, детоксицирующих растворов, форсированный диурез, в тяжелых случаях – экстракорпоральная детоксикация.
Иммунокорригирующая терапия может быть специфическая (вакцинами, сыворотками, анатоксинами) и неспецифическая. Часто применяются столбнячный анатоксин, противостолбнячная и противогангренозная сыворотка, противостолбнячный и антистафилококковый гамма-глобулин. Из средств неспецифической иммунотерапии у больных с гнойными ранами используются только иммуномодуляторы, причем лишь при наличии иммунных нарушений и обязательно в комплексе с антимикробным препаратом, так как они обостряют течение инфекции. Синтетические иммуномодуляторы, такие как диоцефон, полиоксидоний, являются наиболее перспективными. Полиоксидоний имеет свойства не только восстанавливать нарушенный иммунный ответ, но и сорбировать токсины, а также является антиоксидантом и мембраностабилизатором. Обычно назначается по 6 мг 2 раза в неделю, полный курс 5-10 инъекций.
Симптоматическая терапия включает купирование болевого синдрома, коррекцию нарушений органов и систем, коррекцию нарушений гомеостаза. Для обезболивания применяются обычно ненаркотические анальгетики, однако в раннем послеоперационном периоде, а также при обширных повреждениях могут использоваться наркотические препараты. При подъеме температуры выше 39° С или лихорадке на фоне тяжелых заболеваний сердечно-сосудистой и дыхательной системы требуется назначение жаропонижающих средств.
¨ Профилактика инфекционных осложнений операционных ран
Операционные раны наносятся в условиях, минимизирующих риск раневых осложнений. Кроме того, до нанесения раны имеется возможность проведения профилактики раневых осложнений. Профилактика осложнений операционных ран включает:
· Проведение подготовки к операции
Перед плановой операцией проводится тщательное обследование пациента, в ходе которого выявляются имеющиеся факторы риска раневых осложнений. При оценке степени риска учитывается возраст, состояние питания, иммунный статус пациента, сопутствующие заболевания, нарушения гомеостаза, предшествующее медикаментозное лечение, состояние тканей в зоне предполагаемого разреза, вид и длительность предстоящего оперативного вмешательства. Производится коррекция имеющихся нарушений и непосредственная подготовка больного к операции с учетом требований асептики.
При операциях на толстой кишке, а также при обширных оперативных вмешательствах у крайне тяжелых больных для профилактики инфекционных осложнений проводится селективная деконтаминация кишечника. Селективная деконтаминация кишечника снижает риск энтерогенного инфицирования, происходящего в результате транслокации кишечных микроорганизмов. Обычно используется сочетание аминогликозида или фторхинолона с полимиксином и амфотерицином В или флуконазолом.
С каждым днем пребывания в стационаре увеличивается обсемененность пациента возбудителями госпитальных инфекций, поэтому этап стационарной предоперационной подготовки не следует затягивать без необходимости.
· Тщательное соблюдение оперативной техники
При выполнении оперативного вмешательства необходимо аккуратное обращение с тканями, тщательный гемостаз, сохранение кровоснабжения тканей в области раны, облитерация образующегося «мертвого» пространства, сопоставление краев раны и их сшивание без натяжения. Швы не должны быть ишемизирующими, но должны обеспечивать полное смыкание краев раны. По возможности, шовный материал, оставляемый в ране, должен быть рассасывающимся и монофиламентным. Кроме того, большую роль играет длительность операции. С ее увеличением возрастает степень контаминации раны и восприимчивость тканей к возбудителям раневой инфекции за счет подсыхания тканей, нарушения кровоснабжения, реактивного отека.
· Антибиотикопрофилактика
Антибиотикопрофилактика инфекционных раневых осложнений зависит от вида оперативного пособия. При чистых операциях она показана только при наличии факторов, неблагоприятно влияющих на течение раневого процесса, таких как имуннодефицитные состояния, сахарный диабет, прием имуннодепрессантов. При большинстве чистых и условно-чистых операций, а также при загрязненных вмешательствах на верхних отделах ЖКТ для антибиотикоприфилактики могут использоваться цефалоспорины 1-2 поколения, такие как цефазолин или цефуроксим. При загрязненных операциях на толстой кишке, желчевыводящей системе и внутренних половых органах показано применение защищенных аминопенициллинов или цефалоспоринов 1-2 поколения в сочетании с метронидазолом.
При проведении периоперационной профилактики используются средние терапевтические дозы антибиотиков. Первую дозу препарата вводят внутривенно за 30-60 минут до кожного разреза, обычно во время вводной анестезии. При длительности операции более 2-3 часов требуется повторное введение антибиотика для поддержания его терапевтической концентрации в тканях в течение всего оперативного вмешательства. В большинстве случаев продолжительность введения антибиотиков не превышает 24 часов, однако наличие дополнительных факторов риска обуславливает необходимость продления профилактики до 3 суток. При «грязных» вмешательствах показан полноценный курс антибиотикотерапии, который следует начинать еще в предоперационном периоде.
· Антисептикопрофилактика
Антисептикопрофилактика предполагает использование эффективных антисептиков на всех этапах операции, в том числе для обработки кожи, промывания полостей, подкожной клетчатки. Общие требования к используемым антисептикам: широкий спектр действия, высокая бактерицидность, токсикологическая безопасность. Для обработки кожи обычно используются йодофоры, хлоргексидин, поверхностно-активные вещества, для промывания полостей — хлоргексидин, гипохлорит натрия, диоксидин.
· Дренирование операционных ран
Дренирование операционных ран проводится по определенным показаниям. Оно необходимо при невозможности облитерации образующегося после операции «мертвого пространства», при большой площади раневой поверхности подкожно-жировой клетчатки, при использовании искусственных материалов для пластики апоневроза и в некоторых других случаях, создающих предпосылки для образования сером. Дренирование также обязательно при радикальном иссечении гнойников с ушиванием послеоперационной раны. Предпочтительно аспирационное или проточно-промывное дренирование, при этом обязателен правильный уход за дренажной системой в послеоперационном периоде.
· Правильное ведение раны в послеоперационном периоде
Назначается холод местно сразу после операции, адекватное обезболивание, производится регулярная смена асептических повязок и уход за дренажами, по показаниям – диализ и вакуумирование раны, физиотерапия и прочие мероприятия.
¨ Контроль лечения ран
Эффективность лечения ран оценивается по динамике общих и местных признаков воспаления. Ориентируются на стихание лихорадки, лейкоцитоза, болей в области раны, нормализацию общего самочувствия больного. Во время перевязок визуально оценивают состояние швов, наличие и распространенность гиперемии и отека в окружности раны, некрозов краев раны, вид раневого отделяемого и грануляций. Для контроля течения раневого процесса при лечении дренированных ран могут применяться инструментальные методы исследования.
Используется эндоскопический метод осмотра раны с одновременной биопсией подкожно-жировой клетчатки для бактериологического исследования. При этом во время перевязки через дренаж послеоперационной раны вводится оптическая трубка эндоскопа с торцевой оптикой диаметром 3-6 мм, оценивается наличие раневого экссудата, участков некроза, фибрина, затем берется биопсия. Степень обсемененности ткани раны определяется с использованием экспресс-методик, например, методом фазово-контрастной микроскопии. После взятия биопсии раневой канал заполняют физиологическим раствором для оценки правильности расположения дренажей и направления потока жидкости при ее струйном введении.
Благоприятными эндоскопическими признаками течения раневого процесса и показанием к прекращению дренирования являются: наличие ярко-розовых грануляций, отсутствие гноя, некрозов, значительного количества фибрина, обсемененность ткани ниже критической. Вялые грануляции, наличие в ране большого количества экссудата и фибрина, а также высокая бактериальная обсемененность требуют продолжения диализа раны растворами антисептиков.
После удаления дренажных систем для оценки состояния раневого канала и окружающих тканей показано ультразвуковое сканирование. Благоприятными ультразвуковыми признаками течения раневого процесса являются:
· сужение раневого канала на следующие сутки после удаления дренажных трубок, визуализация его в виде неоднородной эхонегативной полоски к 3-5 суткам, отсутствие дилятаций и исчезновение канала к 6-7 суткам;
· равномерная эхогенность окружающих тканей, отсутствие в них дополнительных образований.
Неблагоприятными ультразвуковыми признаками течения раневого процесса являются дилятация дренажного канала и повышение эхогенности окружающих тканей с появлением в них дополнительных образований. Данные симптомы указывают на развитие гнойно-воспалительных раневых осложнений еще до появления их клинических признаков.
При лечении гнойной раны необходим ежедневный контроль за течением раневого процесса. При продолжающейся экссудации и вялой грануляции требуется коррекция лечения. Кроме визуальной оценки состояния раны и оценки выраженности общих клинических и лабораторных симптомов применяются различные методы контроля за динамикой микробного пейзажа, уровня обсемененности и регенераторных процессов в тканях: бактериологические, цитологические, современные высокоточные – газожидкостная хроматография, тесты с использованием ферментных систем и прочие.
Статья добавлена 25 мая 2016 г.
volynka.ru
Осложнения ран.
Количество просмотров публикации Осложнения ран. — 4218
Осложнения ран подразделяют на ранние и поздние.
К ранним осложнениям относятся первичные кровотечения, ранения жизненноважных органов, травматический или геморрагический шок.
К поздним осложнениям относятся ранние и поздние вторичные кровотечения, серомы — скопления раневого экссудата в раневых полостях, которые опасны возможностью нагноения. При образовании серомы крайне важно обеспечить эвакуацию и отток жидкости из раны.
Раневые гематомы образуются в ранах, закрытых швом, вследствие неполной остановки кровотечения во время операции или в результате ранних вторичных кровотечений. Причинами таких кровотечений бывают подъемы артериального давления или нарушения в системе гемостаза у пациента. Раневые гематомы тоже являются потенциальными очагами инфекции, кроме того, сдавливая ткани, приводят к их ишемии. Гематомы удаляют посредством пункции или открытой ревизии раны.
Некрозы окружающих тканей — развиваются при нарушении микроциркуляции в соответствующей области при операционной травматизации тканей, неправильном наложении швов и пр.
Размещено на реф.рф
Влажные некрозы кожи крайне важно удалять из-за опасности их гнойного расплавления. Поверхностные сухие некрозы кожи не удаляют, так как они играют защитную роль.
Раневая инфекция — ее развитию способствуют некрозы, инородные тела в ране, скопление жидкости или крови, нарушение местного кровоснабжения и общие факторы, влияющие на течение раневого процесса, а также высокая вирулентность раневой микрофлоры. Различают пиогенную инфекцию, которая вызывается стафилококком, синегнойной палочкой, кишечной палочкой и др.
Размещено на реф.рф
аэробами. Анаэробную инфекцию, исходя из вида возбудителя, подразделяют на неклостридиальную и клостридиальную анаэробную инфекцию (газовую гангрену и столбняк). Рожа — вид воспаления, вызываемый стрептококком и др.
Размещено на реф.рф
Через укушенные раны в организм может проникать вирус бешенства. При генерализации раневой инфекции может развиться сепсис.
Расхождения краев ран встречаются при наличии местных или общих факторов, затрудняющих заживление, и при чересчур раннем удалении швов. При лапаротомии расхождение раны должна быть полным (эвентрация — выход наружу внутренних органов), неполным (сохраняется целостность брюшины) и скрытым (сохраняется кожный шов). Расхождение краев раны устраняется оперативным путем.
Осложнения рубцевания ран бывают в виде образования гипертрофированных рубцов, появляющихся при склонности к избыточному образованию рубцовой ткани и чаще при расположении раны перпендикулярно к линии Лангера, и келоидов, которые в отличие от гипертрофированных рубцов имеют особую структуру и развиваются за пределы границ раны. Такие осложнения приводят не только к косметическим, но и к функциональным дефектам. Хирургическая коррекция келоидов часто приводит к ухудшению местного статуса.
referatwork.ru
Осложнения ран — Клиника 29
Ранения могут сопровождаться разнообразными осложнениями как сразу после нанесения ран, так и в отдалённые сроки. К ним относят:
- Серому — скопление экссудата в остаточной полости раны. Его инфицирование приводит к нагноению раны. Требует своевременной эвакуации.
- Раневую гематому — образуется вследствие неполной остановки кровотечения. Служит потенциальным очагом инфекции. Напряжённая гематома сдавливает окружающие ткани и приводит к их ишемии. Гематому необходимо удалять с помощью пункции или ревизии раны.
- Некрозы окружающих тканей — развиваются при нарушении кровоснабжения в соответствующей области при травматизации тканей во время операции или неправильном наложении швов. Влажные некрозы кожи необходимо иссекать из-за опасности появления глубоких скоплений гноя. Поверхностные сухие некрозы кожи не удаляют, так как они выполняют защитную функцию.
 Нагноение с последующим развитием абсцессов, флегмон — их развитию способствуют высокий уровень контаминации (загрязнения раны) и высокая вирулентность (агрессивность) попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, хроническое нарушение местного кровоснабжения, общие факторы, влияющие на течение раневого процесса, а также поздняя хирургическая обработка. Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Нагноение с последующим развитием абсцессов, флегмон — их развитию способствуют высокий уровень контаминации (загрязнения раны) и высокая вирулентность (агрессивность) попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, хроническое нарушение местного кровоснабжения, общие факторы, влияющие на течение раневого процесса, а также поздняя хирургическая обработка. Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Наиболее часто развитие пиогенной (гноеродной) раневой инфекции происходит на 3-5-е сутки после ранения, реже — в более поздние сроки — на 13-15-е сутки. Анаэробная инфекция может развиваться очень быстро, при молниеносных формах она проявляется уже через несколько часов после ранения. Первые симптомы — уплотнение, покраснение и боль. Усиление боли в области раны — ранний, но, к сожалению, часто игнорируемый признак развития инфекции.
Необходима адекватная хирургическая обработка: рану раскрывают, удаляют гной, тщательно промывают, после чего по показаниям дренируют трубчатым дренажем и тампонируют материалом, обладающим сорбционными свойствами. После очищения раны и появления грануляционной ткани накладывают вторичные швы либо стягивают края раны лейкопластырем.
- Расхождения краёв раны могут возникнуть в случаях, когда прилагаемые внешние силы превосходят её прочность. Чаще всего расхождение кожных краёв раны происходит в течение первого месяца после её ушивания, именно в тот период времени, когда швы уже сняты, а формирование поперечных связей коллагеновых фибрилл не завершилось. Даже при нормальном метаболизме послеоперационный рубец за один месяц приобретает только 35% первоначальной прочности и никогда не становится прочнее ткани, которую он заместил. Расхождение краёв раны устраняют оперативным путём.
- Нагноение послеоперационных ран. Среди всех послеоперационных осложнений хирургическая инфекция занимает первое место и составляет 32-75%. После плановых оперативных вмешательств инфекционные осложнения возникают в 6,5% случаев, после экстренных — более чем в 12%
Проявления послеоперационной раневой инфекции не имеют специфических симптомов относительно любой другой раневой инфекции. Среди местных симптомов выделяют отек и гиперемию(покраснение) или цианоз (синюшность) кожи вплоть до развития некрозов, резкую болезненность в покое и при пальпации в области раны, флюктуации в местах наибольшего скоплении экссудата, раневое отделяемое, расхождение краев раны, замедление репаративных процессов в ране.
У пациентов, ослабленных тяжелым оперативным вмешательством, сопутствующей патологией или травмой, указанные симптомы могут быть выраженными слабо.
При тотальном нагноении раны швы полностью снимают, края раны разводят, эвакуируют экссудат или гематому, иссекают нежизнеспособные ткани, раскрывают карманы и затеки. В большинстве случаев на ранних сроках заболевания этих мероприятий бывает достаточно для того чтобы остановить гнойный процесс. Рану в последующем ведут открыто. Перевязки осуществляют ежедневно с применением растворов йодофоров, мазей на водорастворимой основе или дренирующих сорбентов. После купирования признаков местного воспаления производят наложение на рану вторичных швов или лейкопластырное сведение краев раны, что значительно сокращает сроки лечения.
- Малигнизация. Длительно существующие хронические раны могут осложниться малигнизацией (озлокачествлением). Диагноз подтверждает биопсия тканей раны, которую Вы можете выполнить в условиях нашего стационара. Дальнейшая тактика лечения определяется индивидуально, в зависимости от результатов полученного гистологического исследования
www.klinika29.ru
| Обратная связь ПОЗНАВАТЕЛЬНОЕ Сила воли ведет к действию, а позитивные действия формируют позитивное отношение Как определить диапазон голоса — ваш вокал Как цель узнает о ваших желаниях прежде, чем вы начнете действовать. Как компании прогнозируют привычки и манипулируют ими Целительная привычка Как самому избавиться от обидчивости Противоречивые взгляды на качества, присущие мужчинам Тренинг уверенности в себе Вкуснейший «Салат из свеклы с чесноком» Натюрморт и его изобразительные возможности Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д. Как научиться брать на себя ответственность Зачем нужны границы в отношениях с детьми? Световозвращающие элементы на детской одежде Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия Как слышать голос Бога Классификация ожирения по ИМТ (ВОЗ) Глава 3. Завет мужчины с женщиной Оси и плоскости тела человека — Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д. Отёска стен и прирубка косяков — Когда на доме не достаёт окон и дверей, красивое высокое крыльцо ещё только в воображении, приходится подниматься с улицы в дом по трапу. Дифференциальные уравнения второго порядка (модель рынка с прогнозируемыми ценами) — В простых моделях рынка спрос и предложение обычно полагают зависящими только от текущей цены на товар. | Основными видами осложнений, которые могут возникнуть во время ранения, является кровотечение, инфицирование, интоксикация, пневмоторакс, гемоторакс, травматический шок. Одним из самых распространенных и опасных видов осложнений является кровотечение. Кровь составляет около 7-8% массы тела, т.е. 5,2 кг, если масса 65 кг. При кровотечениях потеря 10% крови допустима, 30% — опасна, 50% — смертельна. Во время небольшого кровотечения свертывания крови начинается через 3 мин и заканчивается через 8 мин. Под кровотечением понимают истечение крови из поврежденных кровеносных сосудов, что может быть первичным (возникает сразу же после поражения) и вторичным (появляется через некоторое время после травмы). В зависимости от типа поврежденных сосудов различают артериальные, венозные, капиллярные и паренхиматозные кровотечения. Артериальное кровотечение — наиболее опасная, поскольку возникает при повреждения артерий; ведь за короткое время может вытечь значительное количество крови, потеря 2 л ее уже может привести к смерти. Признаком артериального кровотечения является ярко красную окраску крови, утечки пульсирующей струей или фонтанчиком. Так же опасно венозное кровотечение. Ее характерным признаком является более темную окраску крови, отсутствие пульсирующей струи или фонтанчика. Зачастую эти два вида кровотечения возникают в местах повреждения магистральных кровеносных сосудов, расположенных близко к поверхности тела. Капиллярное кровотечение — следствие повреждения мелких кровеносных сосудов (капилляров) кожи, подкожной клетчатки или мышц. Кровоточит вся поверхность раны. Паренхиматозное кровотечение — возникает в случае повреждения внутренних органов (печени, почек, легких) и всегда опасно для жизни. Иногда оно имеет место при закрытых травм внутренних органов и ее трудно определить. В зависимости от места излияния крови различают наружное и внутреннее кровотечения. Во время наружного кровотечения кровь вытекает через раны в кожных покровах, слизистых оболочках на поверхность тела. Во время внутреннего кровотечения, или кровоизлияния, кровь изливается в ткани органов или полости. Выливаясь в ткани, кровь насыщает их, образуя припухлость, которая называется инфильтратом, или синяком. Если же кровь насыщает ткани неравномерно и вследствие этого они расходятся, образуя заполненную кровью полость, возникает гематома. Первая медицинская помощь при кровотечениях В зависимости от вида кровотечения и имеющихся средств, осуществляющих временную или окончательную остановку кровотечения. Временная остановка кровотечения имеет целью предупредить опасную для жизни кровопотере, выиграть время для транспортировки больного и подготовки его к операции. Она может быть осуществлена несколькими способами: • поднятием травмированной конечности вверх; • наложением давящей повязки; • максимальным сгибанием в суставах травмированной конечности; • прижатием сосуда пальцем выше места повреждения; • наложением жгута или закрутки. Самый быстрый способ временной остановки артериального кровотечения — прижатие сосуда пальцем. Его используют при повреждении артерий. Артерии прижимают пальцами к расположенным рядом костям в местах, где они проходят близко к поверхности тела. После пальцевого прижатия артерий нужно наложить жгут (где это возможно) и стерильную повязку. В случае ранения головы с повреждением сонной артерии накладывают тугую повязку, под которую подкладывают прочный валик, сделанный из бинта и марли. Резиновый жгут — лучший способ остановки артериального кровотечения. Его накладывают на бедро, голень, плечо или предплечье выше места ранения, но недалеко от самой раны, на одежду или прослойка из бинта или салфеток, чтобы не защемить кожу, с такой силой, чтобы остановить кровотечение, но не травмировать нервные стволы конечностей. Поэтому затягивание прекращают, как только наблюдается прекращение выливания крови. Если жгут наложен недостаточно сильно, артериальное кровотечение может даже усилиться, поскольку возрастает давление крови в артериях вследствие прекращения оттока крови венами. Прекращение кровоснабжения можно проконтролировать отсутствием пульса в периферических сосудах. Помните, что жгут можно накладывать не более чем на 2 часа, но это предельный срок. Конечно жгут держат не более 1,5 часа летом и 1 час зимой. Без кровоснабжения клетки тканей организма гибнут довольно быстро, поэтому под жгут обязательно подкладывают записку, где указывают время его наложения. Перетянуть жгутом конечность тепло укрывают, особенно зимой. Рекомендуется применение противошоковых мероприятий. Если по каким причинам потерпевший не был доставлен в медицинское учреждение и ему не была проведена хирургическая обработка раны в течение 1,5 ч, следует выполнить пальцевое прижатие артерии и ослабить жгут на 5-10 мин, чтобы избежать омертвения тканей. Затем нужно снова наложить жгут, но уже выше предыдущего места. Такую процедуру необходимо выполнять каждые 40 мин до момента доставки больного в больницу. При этом каждый раз нужно делать соответствующую отметку в записке. При отсутствии жгута используют закрутки, сделанные из веревки, ремня или скрученной салфетки. При этом следует соблюдать осторожность, поскольку такие средства менее эластичны и могут быстрее привести к травмированию не только нервных стволов, но и тканей и мышц. Максимальное сгибание конечности в суставе так же может способствовать временной остановке кровотечения. В этом случае конечность надежно фиксируют в положении, при котором истечение крови меньше. Временную остановку наружного венозного и капиллярного кровотечений выполняют с помощью тугих повязок. Рану закрывают салфеткой или свернутым в 5-6 слоев бинтом, сверху кладут гигроскопическую вату и прочно забинтовывают. Чтобы уменьшить кровотечение, целесообразно поврежденную часть тела приподнять относительно положения туловища. Особенно опасными бывают кровотечения из вен с варикозным расширением на ногах. Такие вены могут лопаться, принося значительные повреждения. Помощь следует оказывать так же, как и при любой венозной кровотечения, но с особой осторожностью. Потеря крови по-разному влияет на человека. Наиболее чувствительны к ней пожилые люди и дети. Потеря 300-400 мл крови может быть для них смертельной. При значительной потере крови развивается острое малокровие. В этих случаях человек жалуется на возрастающую слабость, головокружение, шум в ушах, жажду, тошноту, потемнение в глазах. Человек может потерять сознание. Появляются судороги. В таких случаях больного целесообразно положить на ровную поверхность для предупреждения обескровливания мозга, освободить от одежды шею, грудь. В случае потери сознания можно сделать «самопереливание» крови, которое заключается в поочередном поднимании верхних и нижних конечностей. Это помогает лучшему притоку крови в жизненно важные органы. Если пострадавший в сознании, у него нет травм живота, его необходимо напоить горячим чаем или просто водой. Однако основным методом лечения острого малокровия является срочное переливание донорской крови, поэтому пострадавшего нужно как можно быстрее доставить в медицинское учреждение. Кровотечение в грудную полость возникает во время ударов в грудь, переломов ребер, вследствие повреждения сосудов и заполнения одного или обоих плевральных полостей кровью. Это может быть причиной сдавливания легких, что, в свою очередь, затрудняет и даже прекращает дыхание. Симптомами являются бледный цвет лица, одышка, частый пульс. Помощь заключается в предоставлении телу потерпевшего полусидячее положение и прикладывании к груди пузыря со льдом. Конечно, пострадавший должен быть немедленно госпитализирован. Кровотечение в брюшину возникает чаще вследствие разрыва печени или селезенки. Как и при кровотечении в грудную полость, кожа пострадавшего становится бледной, холодной и липкой, пульс — слабым. Человек испытывает жажду, сильную боль, может потерять сознание. Больного следует уложить на спину, на живот положить пузырь со льдом. Запрещается кормить пострадавшего и давать ему пить. Можно только смочить губы.
|
megapredmet.ru
Осложнения огнестрельной травмы.
Осложнения огнестрельной травмы в подавляющем большинстве возникают в связи с жизнедеятельностью микробов, т. е. имеют инфекционное происхождение. Различают инфекцию:
гнойную,
анаэробную (гангрену, столбняк),
гнилостную инфекцию, которая обычно присоединяется к гнойным процессам и дает смешанную гнойно-гнилостную инфекцию.
С каждой из этих форм может быть связано вторичное кровотечение. Гнойная инфекция может явиться причиной гнойно-резорбтивной лихорадки, сепсиса и травматического истощения.
В основе развития осложнений лежат как общие, так и местные факторы. К первым относится нарушение общей резистентности и реактивности организма под влиянием травмы, длительного нагноения раны, аллергических реакций и др. К местным факторам относятся задержка отделяемого в ране при ее нагноении, что сопровождается размножением микробов и нарушением очищения и регенерации, наличие в ране инородных тел, развитие в поврежденном органе вторичных расстройств кровообращения в виде тромбоза, вторичного кровотечения. Имеет значение и травма раны, возможная при транспортировке раненого, неудачном хирургическом вмешательстве. В развитии раневых осложнений большое значение приписывается микрофлоре, в частности массивности микробного загрязнения, вирулентности и па-тогенности микробов. Основное значение в развитии раневой инфекции придается сниженной под влиянием травмы и сопутствующих ей процессов о б щ е й и местной резистентности организма.
Гнойные осложнения ран.
Необходимо различать две формы гнойных процессов в ране:
нагноение как компонент вторичного очищения, которое, как было сказано, не является осложнением,
и гнойные процессы за пределами раневого канала, которые возникают обычно уже по ходу вторичного очищения. К таким процессам относятся:
абсцессы по ходу раневого канала,
флегмона,
гнойные затеки,
свищи,
гнойный тромбофлебит,
огнестрельный остеомиелит,
гнойные процессы в полости черепа (менингит, менингоэнцефалиг),
раневые плеврит и эмпиема плевры, раневой гнойный перитонит и др.
Все эти процессы нередко возникают последовательно один за другим, образуя единую патогенетическую цепь осложнений.
Абсцессы по ходу раневого канала образуются в тех случаях, когда какой-либо отрезок его оказывается изолированным в связи с девиацией или закрытием раневых отверстий разросшимися грануляциями в мозге, легком, печени и пр. Со временем абсцесс окружается гноеродной оболочкой, но если он не будет вскрыт хирургическим путем, то инфекционный процесс может распространиться на окружающие ткани в виде флегмоны, воспаления серозной оболочки, вызвать тромбофлебит и сепсис.
К флегмоне, развивающейся вокруг раневого канала в ранний период нагноения раны, нередко присоединяется гнилостное воспаление или же она с самого начала носит гнилостный характер (например, при ранении таза, вне-брюшинной части прямой кишки). Гнойное воспаление может распространиться на большие территории клетчатки, например при ранении бедра — на ягодицу, в область поясницы. Пораженные флегмоной ткани некротизируются, а затем расплавляются или секвестрируются, иногда с образованием полостей, которые постепенно заполняются грануляциями. В дальнейшем на месте флегмоны могут возникать обширные обезображивающие рубцы, вызывающие контрактуры и деформации органов.
Гнойные затеки представляют собой отграниченные гнойные полости, сообщающиеся с раной и образующиеся по ходу рыхлой клетчатки. Они возникают в более поздний период раневого процесса. Термин «затек» не отражает сущности процесса, так как затекание гноя из раны имеет минимальное значение. В основе затеков лежит ферментативное действие гноя на клетчатку при его задержке в ране. В этом случае в клетчатке развиваются тяжелые дистрофические процессы вплоть до некробиоза, что и служит предпосылкой для ее ферментативного расплавления и образования затека. Стенки его представлены некротизированной, пропитанной гноем клетчаткой (гнойный целлюлит). При благоприятном течении процесса они покрываются грануляциями, как и при заживлении флегмоны. Затеки образуются при длительном нагноении наиболее тяжелых ран — таза, тазобедренного сустава и т. п. с переломом костей и развитием огнестрельного остеомиелита.
Огнестрельный остеомиелит — одно из наиболее тяжелых осложнений ран, развивающееся при минно-взрывной травме, огнестрельных переломах костей, когда нагноительный процесс распространяется из мягких тканей на костную рану. Нагноение ограничивается демаркационной линией, но в связи с обширностью костной раны (из-за растрескивания кости с образованием многочисленных осколков) и сложностью ее строения часто распространяется вдоль трещин в глубь кости. Основную особенность костной раны представляет омертвение концов отломков кости и образование осколков, которые являются местом фиксации микробов и не поддаются ферментативному расплавлению. Поэтому вторичное очищение костной раны происходит путем секвестрации — процесса, длящегося многие недели.
Удаление секвестров хирургическим путем не всегда возможно из-за их глубокого расположения и к тому же опасно, так как при этом часто возникают новые очаги некроза на концах костных отломков и процесс возобновляется. Секвестрация протекает посредством резорбции пограничной с секвестром живой костной ткани. В ходе секвестрации в периосте происходит разрастание грануляций, а затем и образование костной мозоли, которая окружает очаг нагноения, что часто приводит к задержке гноя в глубине раны и создает опасность распространения воспалительного процесса в глубь кости и на окружающие мягкие ткани.
Нагноение раны и гнойные осложнения раневого процесса сопровождаются общей реакцией организма в виде повышения температуры, нарушения обмена веществ, лейкоцитоза крови, изменения иммунных реакций, исхудания и т. п. Эта реакция получила название гнойно-резорбтивной лихорадки. В ее основе лежит всасывание из раны продуктов нестерильного распада тканей, микробных токсинов, гноя и микробных тел (И.В. Давыдовский). Интенсивность и длительность лихорадки зависят от размеров гнойного очага, длительности нагноения, характера микрофлоры и воспалительного процесса (гнойный, гнилостный и т. п.). Особенно тяжелой эта реакция бывает при нагноении костных ран, нагноительных процессах в серозных полостях, в полостях крупных суставов.
В основе исхудания при гнойно-резорбтивной лихорадке лежит резкое усиление распада белков при одновременном снижении интенсивности окислительных процессов. К этому присоединяются алиментарные расстройства в связи с токсическим поражением пищеварительных желез и атрофическимиизменениями желудочно-кишечного тракта. Имеет значение также значительная потеря белков организма с гноем. В наиболее тяжелых случаях развивается истощение раненого (травматическое истощение).
В ходе гнойно-резорбтивной лихорадки часто возникает бактериемия, в венах пораженного органа образуются нестерильные тромбы. Возникает гнойный тромбофлебит. Микробы размножаются в тромботических массах и вызывают расплавление тромбов, вследствие чего возникают множественные бактериальные тромбо-эмболии, приводящие к образованию метастатических гнойников и инфицированных инфарктов. Развивается картина сепсиса.
Клиническая и патологоанатомическая картина тяжелой гнойно-резорбтивной лихорадки, прогрессирующее истощение раненого, развитие тромбофлебита и метастатических гнойников в органах настолько сближают этот синдром с сепсисом, что практически их часто невозможно отличить. Поэтому многие авторы считают гнойно-резорбтивную лихорадку в ее наиболее тяжелом варианте сепсисом и применяют в этих случаях термин «раневой сепсис» (А. И. Абрикосов).
Анаэробная гангрена относится к наиболее тяжелым осложнениям ран, а также ожогов, отморожений и пр. Она вызывается:
Cl. perfringens,
Cl. oedematiens,
Cl. histolyticus
и Vibrion septique, к которым могут примешиваться и другие анаэробы. Все они входят в состав микрофлоры ран, но лишь в редких случаях (не более 0,5—1 % всех ран) вызывают анаэробную гангрену.
Болезнь характеризуется своеобразными местными проявлениями и тяжелой общей интоксикацией, часто приводящей к смерти. Поражаются преимущественно органы, богатые поперечнополосатыми мышцами, чаще всего конечности, особенно бедро, а также таз, область поясницы, ягодицы. Пораженный орган увеличен в объеме за счет отека, при ощупывании его часто определяется крепитация, из раны выпирают бледные, как бы вареные или же пропитанные кровью мышцы (рис. 448). Кожа над очагом поражения приобретает бронзовую или синюшную окраску, в ней образуются пузыри, наполненные жидкостью.
Процесс начинается в стенках раневого канала и распространяется неравномерно, захватывая одни группы мышц и оставляя непораженными другие. Отек по ходу клетчатки сосудисто-нервного пучка распространяется далеко за пределы очага поражения, чем и объясняются частые рецидивы после ампутации конечности.
При микроскопическом исследовании определяется, что основой процесса является острейшее серозное воспаление клетчатки, к которому всегда присоединяется обширный некроз тканей, особенно мышц, а часто и образование газа в виде мельчайших пузырьков, пронизывающего всю зону поражения, особенно некротизированные мышцы. В экссудате и некротизированных тканях обнаруживаются обилие анаэробных палочек, фибрин. По преобладанию того или другого из основных морфологических компонентов различают газовую, отечную, расплавляющую (некротическую) и смешанную формы анаэробной гангрены.
Во внутренних органах отмечают желтуху, связанную с гемолизом, паренхиматозную дистрофию печени, миокарда, почек, отек легких, мозга, что свидетельствует о тяжелой интоксикации, являющейся основной причиной смерти. Изредка образуются метастатические очаги анаэробной гангрены, связанные с анаэробной бактериемией и не являющиеся признаком сепсиса.При смерти от анаэробной гангрены, в зависимости от распространения анаэробных микробов по крови и органам трупа, очень рано и бурно развиваются трупные изменения в виде массивного газообразования не только в очаге поражения, но и в крови и внутренних органах (пенистые органы), гемолиза с трупной имбибицией интимы сосудов, образования очажков трупного аутолиза во внутренних органах с наличием пузырьков газа в них. Все это может симулировать прижизненные изменения.
В редких случаях при ранении черепа, живота развивается анаэробная инфекция мозга, плевры, брюшины, печени. Морфологически процесс характеризуется серозно-некротическим воспалением и газообразованием.
studfiles.net
Осложнения ран (нагноение ран, столбняк, газовая гангрена) — Мегаобучалка
Среди многих видов микробов существуют такие, которые при попадании в рану вызывают в ней воспалительный процесс с образованием гноя — нагноение.Это так называемые гноеродные микробы (стафилококки, стрептококки и др.).
При любом ранении какое-то количество микробов неизбежно попадает в рану, однако защитные силы организма человека часто оказываются в состоянии их обезвредить и, если рана хорошо защищена повязкой от дальнейшего попадания в нее микробов, нагноение в ней может не развиться. Такие раны обычно быстро и хорошо заживают. При развитии в ране нагноения в ее окружности появляются покраснение и припухлость; пострадавший начинает ощущать в ране боль. Заживление раны при нагноении затягивается. Попавшие в рану микробы проникают в лимфатические сосуды, затем в лимфатические узлы и могут вызвать их воспаление, а при проникновении микробов в кровь в некоторых случаях развивается и общее заражение крови.
Одним из осложнений ран является рожистое воспаление (рожа). Заболевание обычно начинается с сильного озноба, вслед за которым температура тела повышается до 39—40°. В области раны появляется краснота, имеющая резко очерченные, неровные, в виде языков, границы. Краснота в окружности раны постепенно распространяется на значительное расстояние. Иногда в зоне воспаления под кожей образуется скопление гноя.
Через перевязочный материал, руки ухаживающего персонала возбудитель рожи может передаваться от одного раненого другому.
Наиболее тяжелые осложнения, связанные с заражением раны микробами, развиваются при наличии в ней большого количества размозженных, ушибленных, потерявших жизнеспособность тканей. При загрязнении таких ран землей в рану нередко попадают находящиеся в земле микробы — возбудители газовой инфекции.Наиболее часто газовая инфекция наблюдается при ранении бедра, голени, ягодицы, верхних конечностей. Размножение микробов газовой инфекции в ране происходит очень бурно. Под влиянием выделяемых ими ядовитых веществ (токсинов) ткани распадаются, мышцы приобретают вид вареного мяса, рана издает зловонный, гнилостный запах, очень быстро нарастает отек конечности, под кожей и между мышцами образуются скопления газа (отсюда иназвание «газовая инфекция»). Это осложнение, называемое газовой гангреной, нередко требует ампутации конечности и угрожает жизни раненого. Для предупреждения газовой инфекции при обширных ранениях раненому вводят противогангренозную сыворотку. Наряду с хирургическим вмешательством эту сыворотку применяют и для лечения раненых с газовой инфекцией.
Другим опасным заболеванием, которое может развиться в связи с заражением раны, является столбняк. Возбудитель столбняка (столбнячная палочка) также находится в земле. Попадая в рану, он быстро размножается и выделяет большое количество токсина, действующего на нервную систему человека. В результате у заболевшего возникают частые мучительные судороги, нарушаются дыхание и сердечная деятельность. Если лечение не будет своевременно начато, заболевание может закончиться смертью больного.
Заражение столбняком может произойти при небольших, даже мелких ранениях. Поэтому каждому раненому, независимо от размеров раны, а также всем обожженным и пострадавшим от отморожения, обязательно спрофилактической целью вводят противостолбнячную сыворотку.
26. Билет.
Понятие об асептике и антисептике:Внедрившиеся в ткани организма микробы вызывают в месте проникновения местные гнойно-воспалительные явления нагноение раны, абсцессы, флегмоны), а в более тяжелых случаях при прорыве инфекции в кровь — общее заражение (сепсис). Наиболее часто нагноение вызывают микробы, имеющие вид шариков (стафилококки, стрептококки) и палочек (кишечная, синегнойная и др.).
Большинство хирургических манипуляций (операции, уколы, блокады, внутривенные и подкожные вливания и т. д.) сопровождаются тем или иным нарушением целости кожных покровов, вследствие чего становится возможным проникновение инфекции в организм.
Предупреждение инфицирования ран и борьба с инфекцией, попавшей в рану, осуществляются с помощью комплекса мероприятий, получивших название «антисептика» и «асептика». Антисептика — комплекс мероприятий, направленных на уничтожение микробов в ране, создание в ране условий, неблагоприятных для развития микробов и проникновения их вглубь тканей.
Антисептика осуществляется механическими, физическими, химическими и биологическими способами. Механическая антисептика заключается в удалении из раны омертвевших и. размозженных тканей, сгустков крови, инородных тел. Одним из примеров механической антисептики является первичная хирургическая обработка раны, которая выполняется врачом в хирургическом стационаре (см. ниже). Физическая антисептика: кварцевое облучение ран, введение в рану различных дренажей, тампонов и турунд, смоченных гипертоническими растворами хлорида натрия, обеспечивающих отток гноя и раневой жидкости наружу в повязку, что создает неблагоприятные условия для развития инфекции в ране. Этот способ антисептики также применяется в основном при врачебной помощи.
Наибольшее значение в оказании первой медицинской помощи имеют химическая и биологическая антисептика, т. е. применение различных веществ, вызывающих уничтожение попавших в рану микробов или замедляющих их размножение (бактерицидные вещества).
Химические антисептические вещества: Раствор перекиси водорода (Sol. hydrogenii peroxydi diluta) — бесцветная жидкость, является слабым дезинфицирующим средством, обладает хорошим дезодорирующим (уничтожающим запах) действием. Применяют перекись водорода в виде 3% раствора: при соприкосновении перекиси водорода в ране с гноем и кровью выделяется большое количество кислорода, в результате него образуется пена, которая очищает рану от гноя, остатков погибших тканей. Раствор перекиси водорода широко применяется для размачивания засохших повязок, при перевязках.
Калия перманганат (Kalii permanganas) — кристаллы темно-фиолетового цвета, легко растворяющиеся в воде. Раствор обладает слабым дезинфицирующим и дезодорирующим действием. Для обработки гнойных ран применяют 0,1—0,5% растворы; как дубящее средство при ожогах; язвах, пролежнях — 5% растворы.
Борная кислота (Acidum boricum) — белый кристаллический порошок, растворяющийся в воде. Применяется в виде 2% раствора для промывания слизистых оболочек, ран, полостей.
Спиртовой раствор йода (Tinctura jodi) (настойка йода). Применяется для дезинфекции операционного поля и рук хирурга, для дезинфекции кожи при ранениях, смазывания ссадин и царапин.
Йодонат (Iidonatum) — темно-коричневая жидкость со слабым запахом йода. Легко смешивается с водой. Применяется в виде 1 % раствора для обработки операционного поля и в экстренных случаях — для обработки РУК. и т.д
Биологические антисептические вещества: Биологическая антисептика достигается применением различных биологических препаратов, способствующих уничтожению микробов, попавших в рану или в организм. К ним относятся антибиотики — вещества, вырабатываемые микроорганизмами или созданные синтетическим путем, а также препараты, повышающие защитные функции организма человека: вакцины, сыворотки, гамма-глобулины и т. д.
Антибиотики. Большая заслуга в получении и изучении первых отечественных антибиотиков принадлежит советскому ученому 3. В. Ермольевой. Антибиотики, попадая в организм заболевшего, активно влияют на рост и размножение микробов. Большинство антибиотиков обладает избирательным действием на те или другие микроорганизмы, т. е. данный антибиотик воздействует на определенный вид микроба. Имеется много антибиотиков широкого спектра действия, т. е. какой-то определенный антибиотик эффективен против нескольких видов одновременно. В настоящее время известно несколько десятков различных антибиотиков. Наибольшее распространение получили пенициллин, стрептомицин, синтомицин, хлортетрациклина гидрохлорид (биомицин), тетрациклин, неомицина сульфат (колимицин), мономицин, эритромицин, сигмамицин, морфоциклин, гентамицина сульфат (гарамицин), канамицин, левомицетин, пиопен, рондомицин и др. Созданы полусинтетические антибиотики— цепорин, ампициллин, оксациллин.
Антибиотики применяют как местно (промывание и орошение ран растворами антибиотиков или повязки с мазями и эмульсиями из антибиотиков), так и для общего воздействия на организм (через рот, под кожу, внутримышечно, внутривенно).
Растворы антибиотиков используют также для стерилизации инструментов, аппаратуры, шовного материала. Чаще стерилизация антибиотиками является дополнением к химической стерилизации и проводится непосредственно перед хирургической манипуляцией. Обычно такие растворы состоят из комбинации различных антибиотиков (пенициллин + стрептомицин + неомицина сульфат и др. в количестве по 1 000 000 — 2 000 000 ЕД в 150— 200 мл дистиллированной воды).
Асептика — способ борьбы с хирургической инфекцией, основой которого является предупреждение попадания инфекции в рану. Это достигается полным обеззараживанием всех предметов, которые могут соприкасаться с раной.
Уничтожение микробов и их спор на хирургическом операционном белье, инструментарии, шовном и перевязочном материале, перчатках, халатах и руках хирургов называется стерилизацией. Стерилизацию осуществляют различными способами: паром под давлением — автоклавирование, сухим жаром, прокаливанием, кипячением, обжиганием, выдерживанием в антисептических растворах и растворах антибиотиков.
Довольно широко применяется стерилизация лучами радиоактивного излучения (гамма-лучи), ультрафиолетовыми лучами (ртутно-кварцевые лампы), газами и др.
Предмет считается стерильным, если на его поверхности и в его толще нет микробов, способных к размножению. Контролируется стерильность предметов путем бактериологических посевов на специальные питательные среды.
Билет.
КРОВОТЕЧЕНИЯ. ВРЕМЕННАЯ ОСТАНОВКА КРОВОТЕЧЕНИЯ
Кровотечением называют излияние крови из поврежденного кровеносного сосуда в ткани и полости организма. Наиболее частой причиной кровотечений является травма. Однако кровотечение может наблюдаться при ряде заболеваний (гипертоническая болезнь, язвенная болезнь желудка, сепсис и др.)
По характеру поврежденного сосуда различают артериальное, венозное, капиллярное и паренхиматозное кровотечение.
Артериальное кровотечение является наиболее быстрым, значительным и опасным для жизни. При обширных ранениях крупных артерий смерть может наступить в течение нескольких минут. Признаки артериального кровотечения: кровь выбрасывается струей, толчкообразно, цвет ее яркокрасный, алый, прижатие сосуда выше раны значительно уменьшает или прекращает кровотечение. Клинически при этом быстро нарастает бледность кожных покровов, отмечается частый малый пульс, падение АД, головокружение, потемнение в глазах, тошнота, рвота, обморок.
Венозное кровотечение это кровотечение характеризуется медленным вытеканием темной крови, струя не пульсирует, прижатие вены между раной и сердцем усиливает кровотечение. Ранение крупных вен шеи опасно возможностью развития воздушной эмболии мозговых или сердечных сосудов.
Капиллярное кровотечение -это кровотечение из мелких капилляров, расположенных в глубоких тканях. Признаки: кровь выделяется на поверхность раны капельками, кровоточащего сосуда не видно, обычно останавливается произвольно. Капиллярное кровотечение представляет опасность при пониженной свертываемости крови (гемофилия, заболевания печени, сосудов, сепсис). Это кровотечение опасно не быстротой, а длительностью.
Паренхиматозным кровотечением называют кровотечение при смешанном ранении мелких артерий, вен и капилляров внутренних паренхиматозных органов (печени, селезенки, легких, почек). Вследствие обилия кровеносных сосудов в этих органах кровотечение может быть очень обильным, продолжительным и трудно поддается остановке. При этом даже при осмотре самого поврежденного органа не видно отдельных кровоточащих сосудов, а кровоточит вся поверхность раны.
Кровотечения могут быть наружными и внутренними(внутритканевые и внутриполостные). Клиническая картина внутреннего кровотечения различна в зависимости от поврежденного органа и полости, в которой скапливается кровь.
Кровотечения бывают первичными, если они возникают сразу после ранения, и вторичными, если они возникают позже как осложнения ранений. Вторичные кровотечения могут быть повторными.
Опасность кровотечения для здоровья и жизни больного определяется рядом моментов. Среди этих факторов на первом месте по опасности стоит количество кровопотери. Потеря 200-300 мл крови для здоровья человека может не отразиться на общем состоянии взрослого человека, а кровопотеря 800-1000 мл является уже угрожающей для жизни. Вторым важным моментом определяющим опасность кровотечения, является интенсивность и быстрота кровотечения. С этой точки зрения особенно опасны артериальные кровотечения из таких крупных артерий, как сонная, когда потеря 400-800 мл крови бывает смертельной.
Послеродовые кровотечения со значительно большей потерей крови не представляют большой опасности для жизни. Громадное значение имеет возраст. Особенно плохо переносят кровотечение дети. Так кровопотеря 250-300 мл для годовалого ребенка считается уже смертельной. На исход кровотечения оказывает влияние и пол больного: лучше переносят кровотечение женщины, хуже мужчины. Решающее значение имеет общее состояние больного, слабые и истощенные больные плохо переносят кровотечения.
Способы временной остановки кровотечения:
Различают временную, или предварительную остановку кровотечения и окончательную. Временную остановку кровотечения делают на месте ранения. Это чаще всего само- и взаимопомощь или оказание медицинской помощи медсестрой. К способам временной остановки кровотечения относятся: пальцевое прижатие кровоточащего сосуда, давящая повязка, наложение жгута, фиксация конечности в положении максимального сгибания.
Остановка кровотечения прижатием кровоточащего сосуда часто применяется в полевых условиях. Это метод является единственным при кровотечениях из туловища и основным при остановке венозного кровотечения. Он является универсальным: не требует никаких приспособлений, не нарушает правил асептики, легко осуществим любой медицинской сестрой в любой обстановке и в любую минуту. Необходимо лишь элементарное знание анатомии. Прижатие производится в определенных анатомических точках, там, где нет больших мышечных групп, где артерия поверхностно лежит к кости и может быть придавлена к ней. Прижатие сосуда утомительно для оказывающего помощь и лишь в исключительных случаях его прижимают длительно, обычно стараются скорей заменить другими способами остановки кровотечения. Временное прижатие дает возможность приготовить все необходимое для более удобного способа временной остановки кровотечения
Остановка кровотечения давящей повязкой. Для этого нужно иметь стерильный материал. обычно это индивидуальный перевязочный пакет (ИПП). Необходимо быстро освободить рану, края ее смазать йодной настойкой, наложить перевязочный материал и сверху прижать рукой. В рану туго наложить стерильные тампоны из сухой марли, большого количества ваты и туго забинтовать.
Труднее принять меры к остановке кровотечения при отсутствии стерильного материала. Нельзя придавливать кровоточащее место чем попало, например, носовым платком, куском материи, необработанной рукой. Лишь при критических ситуациях, когда ранение крупного сосуда (артериального) непосредственно угрожает жизни пострадавшего приходится нарушать правило асептики и быстро сорвать одежду, быстро придавить кровоточащий сосуд обрывками одежды.
Наложение жгута. Самым надежным способом временной остановки кровотечения является наложение жгута. Имеются жгуты различных видов — резиновые, матерчатые, жгуты-закрутки. При отсутствии резинового жгута можно использовать любое подручное средство: резиновую трубку, ремень, полотенце, платок и т.д. Для детей имеются специальные более мягкие жгуты. Жгут накладывается только на конечности.
Правила наложения жгута. Конечность обертывают полотенцем или несколькими слоями бинта (подкладка). Жгут накладывается выше раны. Под жгут закладывают записку с указанием времени наложения его. Жгут должен находиться на конечности не более 2 часов. В холодное время года конечность тепло укутывают, чтобы предупредить отморожение. Больной с наложенным жгутом должен быть немедленно направлен в больницу для окончательной остановки кровотечения. Критерием правильно наложенного жгута является остановка кровотечения и исчезновение пульса на периферии.
Вместо жгута может быть применена закрутка. При ее наложении используются подручные средства (ремень, полотенце, толстая веревка). Подручный материал свободно завязывают вокруг конечности и образуют петлю. В петлю вводят кусок палки, отвертку или т.п. предмет и вращательным движением петлю закручивают до остановки кровотечения, а использованный для закрутки предмет надежно фиксируют. Для предупреждения ущемления и травмирования кожи при закручивании, под образующийся узел помещают какую-нибудь плотную прокладку. Все правила наложения закрутки аналогичны правилам наложения жгута.
Жгут (закрутку) можно держать на нижней конечности не более 2 часов, на верхней – 1,5 часа. Превышение указанных сроков может привести к необратимым изменениям и омертвлению конечности. Если эвакуация задерживается, то по истечении критического времени для частичного восстановления кровообращения в конечности жгут (закрутку) необходимо снять или ослабить на 10-15 минут, а затем наложить повторно несколько выше ли ниже того места, де он находился. На этот период артериальное кровотечение предупреждают пальцевым прижатием артерии на протяжении.
Четвертый способ временной остановки кровотечения — это максимальное сгибание конечности в локтевом и коленном суставах при ранении предплечья и голени.
Кровотечения у детей в большинстве случаев останавливается после наложения давящей повязки. Нередко оно прекращается даже спонтанно, без наложения повязки, благодаря большой адаптационной способности детского организма. Жгуты для детей используются более эластичные, чем у взрослых. Накладывают их в исключительных случаях и не более чем на один час летом и полчаса в зимний период, так как такой прием часто вызывает повреждение тканей. Необходимо иметь в виду, что наложение жгута детям часто приводит к возникновению парезов и параличей конечностей. Детям до трех лет накладывают только давящую повязку. Окончательная остановка кровотечения всегда проводится в лечебных учреждениях.
28.Билет.
megaobuchalka.ru

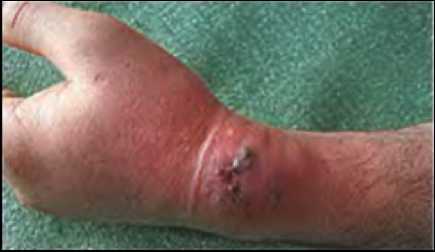 Нагноение с последующим развитием абсцессов, флегмон — их развитию способствуют высокий уровень контаминации (загрязнения раны) и высокая вирулентность (агрессивность) попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, хроническое нарушение местного кровоснабжения, общие факторы, влияющие на течение раневого процесса, а также поздняя хирургическая обработка. Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.
Нагноение с последующим развитием абсцессов, флегмон — их развитию способствуют высокий уровень контаминации (загрязнения раны) и высокая вирулентность (агрессивность) попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, хроническое нарушение местного кровоснабжения, общие факторы, влияющие на течение раневого процесса, а также поздняя хирургическая обработка. Именно отказ пациента от своевременного обращения за специализированной помощью может повлечь за собой серьезные осложнения.