Центральное звено эндокринной системы: Эндокринная система человека
Эндокринная система человека
Эндокринная система человека — система желез внутренней секреции, локализованных в центральной нервной системе, различных органах и тканях; одна из основных систем регуляции организма. Регулирующее влияние эндокринная система осуществляет через гормоны, для которых характерны высокая биологическая активность (обеспечение процессов жизнедеятельности организма: роста, развития, размножения, адаптации, поведения).
Центральным звеном эндокринной системы является гипоталамус и гипофиз.
Периферическое звено эндокринной системы — щитовидная железа, кора надпочечников, а также яичники и яички, железы, паращитовидные железы, b-клетки островков поджелудочной железы.
Особое место в эндокринной системе занимает гипоталамо-гипофизарная система. Гипоталамус в ответ на нервные импульсы оказывает стимулирующее или тормозящее действие на переднюю долю гипофиза.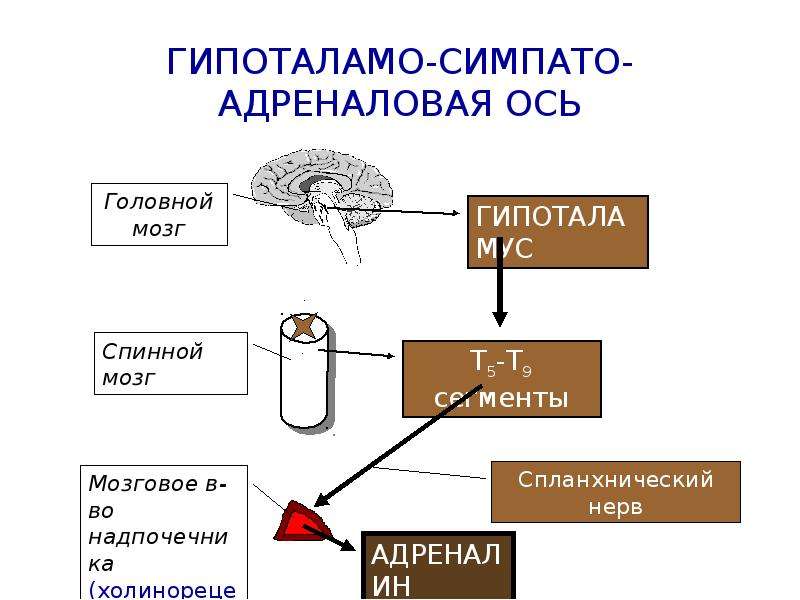
Выпадение каждого из компонентов гормональной регуляции из общей системы нарушает единую цепь регуляции функций организма и приводит к развитию различных патологических состояний.
Патология эндокринной системы выражается заболеваниями и патологическими состояниями, в основе которых лежат гиперфункция, гипофункция или дисфункция желез внутренней секреции.
Этиология и патогенез многих эндокринных заболеваний еще недостаточно изучены. Патология эндокринной системы может быть связана с генетически обусловленными, в т.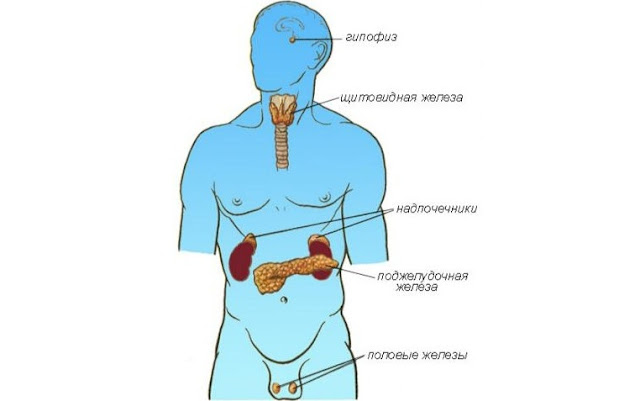 ч. хромосомными аномалиями, воспалительными и опухолевыми процессами, расстройствами системы иммунитета, травмами, нарушениями кровоснабжения, поражениями различных отделов нервной системы, нарушением тканевой чувствительности к гормонам. Среди наиболее распространенных эндокринных заболеваний и патологических состояний следует отметить диабет сахарный, зоб диффузный токсический, гипотиреоз, нарушения функции половых желез и др.
ч. хромосомными аномалиями, воспалительными и опухолевыми процессами, расстройствами системы иммунитета, травмами, нарушениями кровоснабжения, поражениями различных отделов нервной системы, нарушением тканевой чувствительности к гормонам. Среди наиболее распространенных эндокринных заболеваний и патологических состояний следует отметить диабет сахарный, зоб диффузный токсический, гипотиреоз, нарушения функции половых желез и др.
| Эндокринная система | ||
| ||
Эндокринная система человека — БУ «Вторая городская больница» г.Чебоксары
Под эндокринной системой понимают совокупность желез внутренней секреции, которые вырабатывают специальные вещества — гормоны, характеризующиеся высокой биологической активностью (обеспечение процессов жизнедеятельности организма: роста, развития, размножения, адаптации, поведения).
Наиболее значимыми для человеческого организма являются гипофиз, гипоталамус, щитовидные и околощитовидные железы, надпочечники, половые железы и поджелудочная железа. Существует также масса других желез, однако их строение и действие изучено не до конца.
Существует также масса других желез, однако их строение и действие изучено не до конца.
Центральным звеном эндокринной системы является гипоталамус и гипофиз. Гипоталамус в ответ на нервные импульсы оказывает стимулирующее или тормозящее действие на переднюю долю гипофиза. Через гипофизарные гормоны гипоталамус регулирует функцию периферических желез внутренней секреции.
Периферическое звено эндокринной системы – надпочечники, щитовидная железа, паращитовидные железы, яички, яичники, островки Лангерганса (поджелудочная железа).
Основные функции желез внутренней секреции.
Гипоталамус является одним из отделов головного мозга. Основная функция гипоталамуса, расположенного в основании черепе человека, является стимуляция и контроль работы всех остальных органов эндокринной и других систем организма. Синтезирует гормоны — вазопрессин (принимает участие в регуляции уровня кровяного давления, мочеотделения) и окситоцин (регуляция деятельности мускулатуры матки), гипофизотропные гормоны (либерины и статины).
Гипофиз считают одной из основных эндокринных желез в организме человека. Располагается в специальном углублении клиновидной кости мозгового черепа. Основные гормоны гипофиза: соматотропный (гормон роста),тиреотропный, лютеинизирующий, адренокортикотропный, лактогенный (пролактин). От нормальной работы гипофиза зависят рост и размножение; основной, углеводный, минеральный, жировой и белковый обмены.
Щитовидная железа расположена на передней поверхности шее. Гормоны, которые вырабатывает щитовидная железа (тироксин и трийодтиронин), обеспечивают рост, умственное и физическое развитие, регулируют скорость течения обменных процессов.
Паращитовидная железа вырабатывает паратиреоидный гормон (паратгормон), который участвует в регуляции обмена кальция и фосфора в организме.
Нарушение работы поджелудочной железы и провоцирует возникновение такого распространенного заболевания, как сахарный диабет. Она вырабатывает глюкагон и инсулин, которые отвечают за обмен и усвоение углеводов.
Она вырабатывает глюкагон и инсулин, которые отвечают за обмен и усвоение углеводов.
Надпочечники являются двумя небольшими железами, которые расположены в надпочечной области. Основу надпочечника составляет мозговое вещество, которое вырабатывает такие важнейшие гормоны, как адреналин и норадреналин. Они оказывают влияние на состояние кровеносных сосудов, причем норадреналин суживает сосуды всех отделов, за исключением головного мозга, а адреналин часть сосудов суживает, а часть расширяет. Адреналин усиливает и учащает сердечные сокращения, а норадреналин, наоборот, может их понижать. Кора надпочечников вырабатывает три вида кортикостероидных гормонов (альдостерон, кортизол, андрогены), влияющих на метаболизм углеводов, электролитов и половых желез.
Половые железы отвечают за репродукцию человека. В мужских половых железах (яичках) вырабатывается мужской половой гормон тестостерон, а в женских (яичниках) – эстроген и прогестерон, которые контролируют все изменения, происходящие в матке на протяжении менструального цикла и беременности.
Выпадение каждого из компонентов гормональной регуляции из общей системы нарушает единую цепь регуляции функций организма и приводит к развитию различных патологических состояний.
Патология эндокринной системы выражается заболеваниями и патологическими состояниями, в основе которых лежат гиперфункция, гипофункция или дисфункция желез внутренней секреции.
Среди наиболее распространенных эндокринных заболеваний и патологических состояний следует отметить диабет сахарный и несахарный, зоб диффузный токсический (тиреотоксикоз), гипотиреоз, надпочечниковая недостаточность, нарушения функции половых желез и другие.
Эндокринная система.
Эндокринная система – совокупность
структур (органов, частей органов,
отдельных клеток), которые обладают
способностью секретировать гормоны в
жидкие среды организма (кровь, лимфу,
тканевую жидкость, ликвор).
Гормон («gorma» — вовлекать) – вещества с высокой биологической активностью, которые действуют угнетающе или активирующее на обмен веществ.
Гормоны могут влиять на рост клеток, их функции, дифференцировку, репродукцию.
Гормоны могут влиять только на клетки, имеющие рецепторы к этим гормонам (комплементарность). Клетки, имеющие рецептор к гормонам – клетки-мишени.
В зависимости от дальности расположения клетки-мишени и места синтеза гормона выделяют 3 уровня:
Аутокринный (гормон действует на клетку, его продуцирующую)
Паракринный (гормон действует на рядом расположенную клетку)
Дистантный (гормон действует на клетку, расположенную далеко)
Способностью образовывать гормоны
обладают не только эндокринные органы,
а также эндокринные структуры неэндокринных
органов.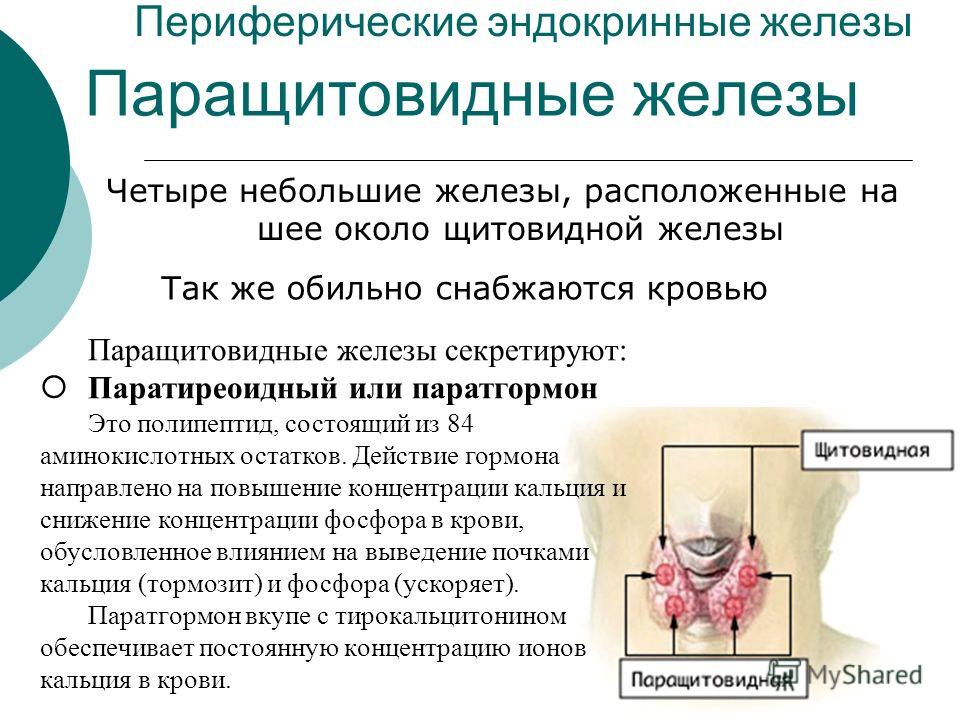 Эти клетки объединяют под
названием диффузной эндокринной
системы — ДЭС (совокупность одиночно
расположенных эндокринных клеток).
Эти клетки объединяют под
названием диффузной эндокринной
системы — ДЭС (совокупность одиночно
расположенных эндокринных клеток).
Морфофункциональная классификация эндокринной системы:
Высшее звено – гипоталамус.
Центральное звено – гипофиз, эпифиз.
Периферическое звено:
Первая группа – аденогипофиз зависимые (щитовидная железа, кроме С – клеток, и кора надпочечников, половые железы, плацента)
Вторая группа — аденогипофиз независимые (пучковая и сетчатая зоны, околощитовидные железы, С-клетки, мозговое вещество надпочечников, клубочковая зона коры надпочечников, эндокринные клетки поджелудочной железы, клетки ДЭС)
Общая структурная характеристика эндокринных органов:
Паренхиматозные органы.
 Паренхима
может быть гетерогенной (гипофиз) либо
гомогенной (эпифиз).
Паренхима
может быть гетерогенной (гипофиз) либо
гомогенной (эпифиз).Отсутствуют выводные протоки
Два типа обменных сосудов МЦР:
Трофические (непрерывный эндотелий)
Функциональные (фенестрированный эндотелий)
Высокая степень иннервации.
Общие принципы организации эндокринной системы:
Иерархический принцип – подчинение деятельности одних структур деятельности других.
Принцип обратных связей. Обычно – отрицательный. Обеспечивает поддержание уровня активности эндокринных желёз. Клетки гипофиза имеют рецепторы к гормонам.
Принцип взаимодействия эндокринной и нервной систем. Нервная система с помощью нейромедиаторов оказывает влияние на эндокринную систему, а эндокринные железы с помощью гормонов влияют на работу нервной системы.

Гипоталамус.
Гипоталамус – участок промежуточного мозга.
Функции гипоталамуса:
Образование вазопрессина и окситоцина
Образование аденогипофизотропных гормонов
Структурные элементы гипоталамуса:
Типичные нейроциты
Глиоциты
Нервные волокна
Кровеносные сосуды
Нейросекреторные клетки (НСК) – субстрат, объединяющий нервную и эндокринную системы. НСК образуют синапсы с обычными нейронами.
Эндокринная система центральное звено
ЭНДОКРИННАЯ СИСТЕМА
ЦЕНТРАЛЬНОЕ ЗВЕНО
Нервная система регулирует работу организма благодаря посылам нервных импульсов.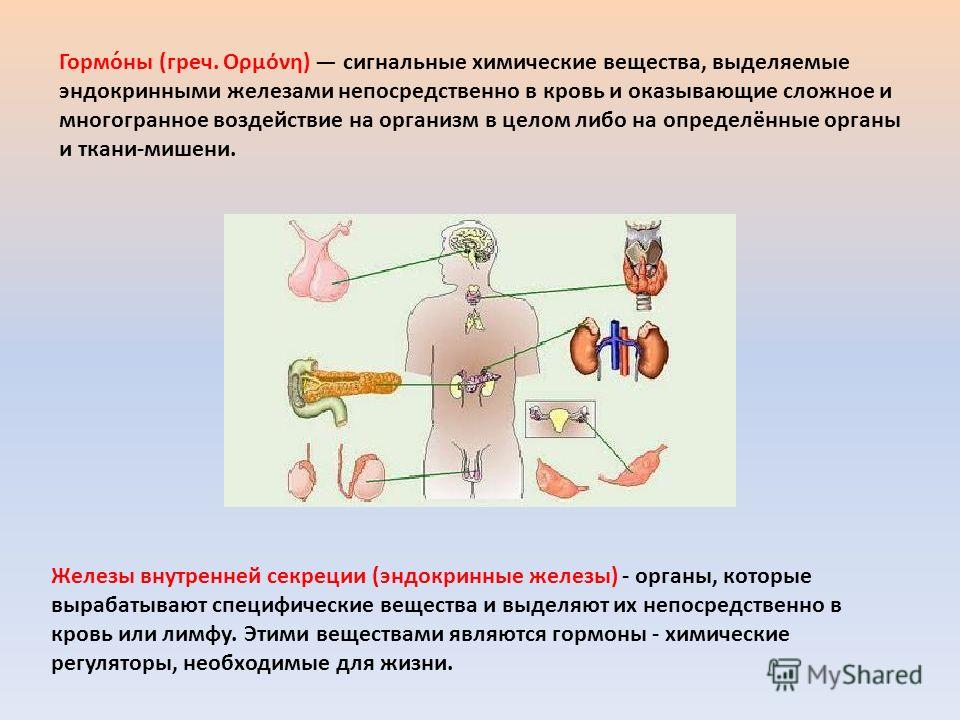
Эндокринная система управляет работой внутренних органов благодаря выделению в кровь биологически активных веществ.
Впервые понятие об эндокринных железах было введено еще в 19 столетии ученым Клодом Бернаром. В настоящее время под эндокринными железами понимают органы, выделяющие в кровь в следовых количествах биологически активные вещества — гормоны, оказывающие действие и влияние на другие органы и системы.
В том числе гормоны регулируют обмен веществ, поддерживают постоянство внутренней среды (гомеостаз), влияют на процессы пролиферации, роста, развития, дифференцировки, а также способствуют формированию ответной реакции организма на изменяющиеся условия внешней и внутренней среды.
План строения эндокринной системы
1. Эндокринные железы , то есть органы, состоящие из множества специализированных клеток, вырабатывающих гормон.
2. Одиночные гормонпродуцирующие клетки, диффузно разбросанные по всему организму.
Морфологические признаки эндокринных желез:
1. Эндокринные железы состоят из высоко специализированных клеток вырабатывающих биологически активные вещества — гормоны.
Эндокринные железы состоят из высоко специализированных клеток вырабатывающих биологически активные вещества — гормоны.
2. Гормоны выделяются строго в кровь или лимфу.
3. Эндокринные железы очень хорошо кровоснабжены преимущественно за счет капилляров фенестрированного типа.
*4. Эндокринные железы не имеют выводных протоков.
5. Эндокринные железы очень хорошо иннервируемы (вегетативная нс)
Все биологич активные вещества (бав/гормоны) по своец химической природе делят на две группы:
I. Водорастворимые (жиронерастворимые, нестероидные).
Пример: инсулин, гормоны щитовидной железы и мн др.
II. Жирорастворимые (водонерастворимые, стероидные).
Пример: половые гормоны, гормоны коркового вещества надпочечников.
Механизм действия гормонов
Механизм действия гормонов определяется их физико-химическими свойствами.
Так например, водорастворимые гормоны не имея в своем составе жиров и жироподобных соединений не может преодолеть двойной слой фосфолипидов клеточной мембраны и проникнуть внутрь клетки, поэтому водорастворимые гормоны взаимодействуют только с поверхностными рецепторами. После чего осуществляется передача сигнала с рецептора на вторичный мессенджер, а он в свою очередь запускает каскад внутриклеточных реакций.
После чего осуществляется передача сигнала с рецептора на вторичный мессенджер, а он в свою очередь запускает каскад внутриклеточных реакций.
Так работает с поверхности внутрь аденилатциклаза.
Эффект развивается очень быстро, но действует непродолжительное время.
В то же время жирорастворимые гормоны имея в своем составе жирорастворимое вещество (холистерол) могут продолеть двойной слой фосфолипидов клеточной мембраны. В связи с чем после контакта с поверхностным рецептором комплекс рецептор-гормон проникает внутрь клетки и оказывается в цитоплазме. Далее руептор высвобождается от связи с гормоном и гормон начинает путешествовать по бескрайним внутриклеточным просторам, пока не найдет себе мишень — внутриклеточный рецептор (такие находятся на мембране ядра и мембранах митохондрий). То есть на тех структурах которые содержат днк. После связи с внутриклеточным рецептором гормон временно перестраивает молекулу ДНК, меняя свойства клетки. Эффект развивается не сразу (иногда до 5-6 дней), но действует продолжительное время.
Гормоны могут вызывать эффект со стороны рабочего органа на различных уровнях. В связи с чем выделяют несколько разновидностей действия биологически активных веществ:
1. Эндокринный эффект/дистантное действие. Орган вырабатывающий гормон и орган принимающий его находят на разных расстояниях.
2. Паракринный эффект/местное действие. Гормон оказывает влияние на рядом лежащие клетки другого типа. Жэ клетки находящиеся в стенке пищеварительного карала вырабатывают гастрин, он влияет на другие эндокринные клетки. Например на клетки которые вырабатывают пепсиноген.
3. Аутокринный эффект (действие на себя и себе подобных). Гормон клетками выделяется, работает местно. Оказывает влияние либо на саму клетку, либо на точно такие же клетки по строению и происхождению. Например цитокины вырабатываемые лейкоцитами.
4. Интракринный (внутреннее действие). Гормон не покидает пределов образующей его клетки. Оказывает влияние на внутриклеточные органеллы.
Классификация эндокринных желез
Эндокринные железы развиваются из всех трех зародышевых листков.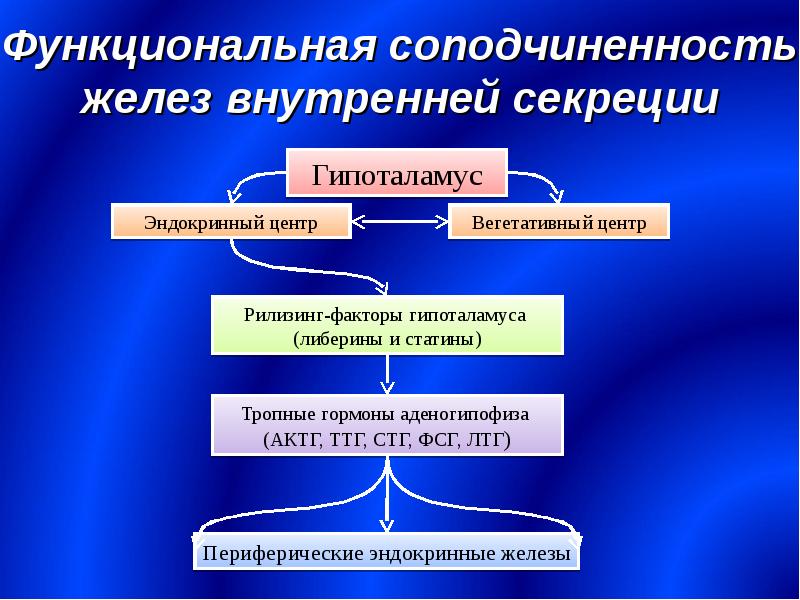
Соответственно происхождению железы бывают:
-эктодермальные: гипоталамус, гипофиз, эпифиз, мозговое вещество надпочечников, а так же С клетки щитовидной железы
-мезодермальнын: половые, кора надпочечников, секреторные кардиомиоциты, югстагламерулярные клетки почек.
-энтодермальные железы: щитовидная железа, паращитовидная железа, островковый аппарат поджелудочной железы, секреторные клетки тимуса, и большая часть клеток диффузной эндокринной системы.
Иерархическая классификация
I. Аденогипофиз Зависимые: корковое вещество надпочечников, половые железы, щитовидная железа м
II. Гипофизнезависимые: паращитовидная, озговое вещество надпочечников, островковый аппарат поджелудочной железы, секреторные клетки тимуса и все остальные клетки диффузной эндокринной системы.
Периферические (это аденогипофиззависимые)
Центральные эндокринные железы: гипоталамус, гипофиз, эпифиз.
Высшим центром регуляции эндокринных функций в организме является гипоталамус, объеденивший в себе нервные и гуморальные механизмы регуляции в единую нейроэндокринную систему.
Гипоталамус развивается из нейроэктодермы со 2 по 6 мес эмбрионального развития. И как никакой другой орган или отдел в составе головного мозга, имеет выраженные половые различия. Гипоталамус находится в области дна третьего желудочка, окаймляя его и состоит из трех отделов: переднего, среднего и заднего.
Отделы гипоталамуса включают в себя нервные клетки и глиальные. Основной компонент гипоталамуса: секреторный нейрон. Секреторные нейроны группируются и образуют ядра, в настоящее время описано порядка 32 ядер. Они преимущественно содержатся в переднем и среднем отделах гипоталамуса.
Передний отдел гипоталамуса
В нем сосредоточены крупноклеточные ядра. Самыми крупными из них являются супраоптическое и паравентрикулярное ядра.
Что знач крупноклет? Ядра состоят из крупных секреторных нейронов с хорошо разв органеллами и наличием оч больших, длинных и широких аксонов.
Супраоптическое едро (сое) в основном вырабатывает вазопрессин и небольшое количество окситоцина. Вазопрессин оказывает влияние на гладкие миоциты сосудов, сокращая их и повышая артериальное давление. Другой точкой приложения для вазопрессина являются светлые клетки собирательных трубочек почек, а также клетки дистального отдела нефрона, дистальных извитых канальцев. Под воиянием вазопрессина они нач усиленно всасывать воду, в связи с чем данный гормон получает название антидиуретического гормона. При недостаточной выработке данного гормона в клинике внутр болезней развивается состояние как несахарный диабет/несахарное мочеизнурение. Пациент с этим заболеванием выделяет не 1,5-2,5 л жидкости, а до 15л. Вместе с жидкостью уходят соли, электролиты и другие важные вещества. Страдает обмен веществ и человек становится инвалидом.
Вазопрессин оказывает влияние на гладкие миоциты сосудов, сокращая их и повышая артериальное давление. Другой точкой приложения для вазопрессина являются светлые клетки собирательных трубочек почек, а также клетки дистального отдела нефрона, дистальных извитых канальцев. Под воиянием вазопрессина они нач усиленно всасывать воду, в связи с чем данный гормон получает название антидиуретического гормона. При недостаточной выработке данного гормона в клинике внутр болезней развивается состояние как несахарный диабет/несахарное мочеизнурение. Пациент с этим заболеванием выделяет не 1,5-2,5 л жидкости, а до 15л. Вместе с жидкостью уходят соли, электролиты и другие важные вещества. Страдает обмен веществ и человек становится инвалидом.
В паравентрикулярном ядре выделяется большее количество окситоцина и в небольшом количестве вазопрессина. Основной точкой приложения для окситоцина является гладкая мускулатура матки. То есть средняя оболочка матки/миометрий. Под действием окситоцина, миометрий ритмично сокращается и способствует родовой деятельности. Именно этот гормон заставляет матку изгонять плод. Также окситоцин действует на гладкие миоциты сосудов, сокращая их. Действует на миоэпителиальные клетки молочных желез, способствуя выведению грудного молока. Усиление выработки молока происходит тогда, когда ребенок касается соска. Гипоталамус узнает это по раздражению нервных окончаний молочной железы.
Именно этот гормон заставляет матку изгонять плод. Также окситоцин действует на гладкие миоциты сосудов, сокращая их. Действует на миоэпителиальные клетки молочных желез, способствуя выведению грудного молока. Усиление выработки молока происходит тогда, когда ребенок касается соска. Гипоталамус узнает это по раздражению нервных окончаний молочной железы.
И в мужском и женском организмах окситоцин стимулирует половое влечение. В связи с этим этот гормон имеет второе название — гормон любви и материнства.
И окситоцин и вазопрессин по длинным и широким аксонам спускаются в заднюю долю гипофиза, в нейрогипофиз и накапливаются в особых структурах, которые называются тельца Геринга. Которые находятся перед кровеносными капиллярами, то есть жто дистальные расширения аксонов перед местом их контакта с кровеносным сосудом. И только по мере нуждаемости организма в этих гормонах, эти гормоны попадают в кровь.
Средний отдел гипоталамуса
Содержит преимущественно мелкоклеточные ядра, состоящие из клеток меньших размеров с более короткими аксонами или нейритами.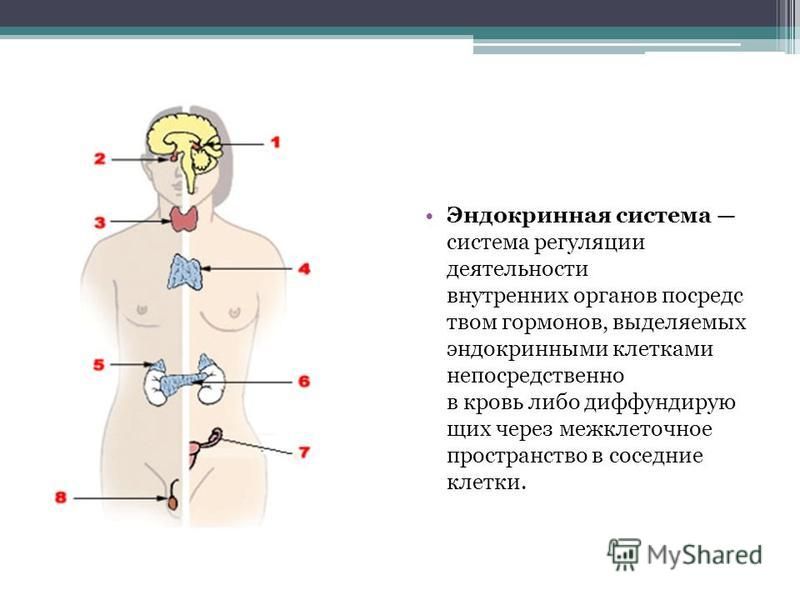 Основными ядрами среднего отдела является аркуатное ядро и вентромедиальное ядро. В данных ядрах вырабатывается группа гормонов, которые называются релизинг-гормонами. Среди них выделяют две подгруппы:
Основными ядрами среднего отдела является аркуатное ядро и вентромедиальное ядро. В данных ядрах вырабатывается группа гормонов, которые называются релизинг-гормонами. Среди них выделяют две подгруппы:
1. Либерины — активаторы
2. Статины — ингибиторы
И те и другие оказывают влияние на клетки передней доли гипофиза.
Релизинг гормоны по коротким аксонам сначала попадают в первичную капиллярную сеть срединного возвышения. В дальнейшм по портальной вене гипофиза эти гормоны стекают в переднюю долю гипофиза. Там эти гормоны выходят через вторичную капиллярную сеть и оказывают влияние на клетки аденоциты.
Задний отдел гипоталамуса
Состоит преимущественно из нервных клеток и выраженной эндокринной функции не проявляет
Гипофиз
Король эндокринной системы. Располагается в гипофизарной ямке турекого седла тела клиновидной кости. И имеет тесную морфофункциональную связь с гипоталамусом. Гипофиз имеет различную массу у мужчин (0,5-0,6г), у женщин (0,6-0,7).
Гипофиз относится к органам со слабой степенью развития стромального компонента и имеет сложное многокомпонентное развитие.
Развитие гипофиза
Развивается на 4-5 неделях эмбрионал ного развития. При этом из эпителия выстилающего крышу ротовой полости в направлении растущего головного мозга формируется вырост. Навстречу карману Ратке из области дна третьего желудочка (то есть из промеж мозга), начинает расти глиальный вырост, который называется гипофизарная ножка. В дальнейшем прямое индуктивное влияние вызывает интенсивную пролиферацию и дифференцировку клеток стенок кармана ратке. Из передней стенки: передняя и бугорковая доля. За счет пролиферации и дифференцировки задней стенки развивается промежуточная доля гипофиза. А за счет разрастания глии вокруг гипофизарной ножки развивается задняя доля гипофиза или нейрогипофиз.
Совокупность передней, промежуточной и бугорковой долей носит название аденогипофиза или железистого гипофиза. То есть именно здесь вырабатываются гормоны.
Задняя доля гипофиза имеет нейральное происхождение. Своих собственных гормонов не вырабатывает иносит название нецрогипофиза.
Передняя доля гипофиза
Состоит из эпителиальных железистых клеток аденоцитов между которыми располагаются кровеносные капилляры в основном фенестрированного типа. Аденоциты образуют эпителиальные тяжи и делятся на несколько разновидностей.
Классификация аденоцитов
Большая часть аденоцитов 55-60% занимающая центральные участки эпителиальных тяжей носит название хромофобных клеток. То есть данные клетки плохо окрашиваются гистологическими красителями. Другое их название — главные клетки.
Поч они не окрашиваются? Птмчт среди хромофобов выделяют две подгруппы: незрелые (не успели накопить секрет), стареющие (уже выделили секрет). И в том и в др случае гранул в цитоплазме клеток нет. Поэтому цитоплазма их не окрашивается.
Вторая группа — хромофильнын клетки 40-45%. Занимают периферические части эпителиальных тяжей. Среди хромофильных аденоцитов принято выделять две популяции: ацидофильные, базофильные.
Ацидофильные аденоциты (30-35%от общей популяции аденоцитов).
Клетки имеют небольшие размеры, округлую или овальную форму. Центрально расположенные ядра, хорошо развитый органоидный аппарат и очень крупные (до 700нм) секреторные гранулы. Среди ауидофильных аденоцитов выделяют: соматотропоциты, лактикотропоциты. Соматотропоциты выраб соматотропный гормон (гормон роста). Он стимулирует пролиф и диф клеток механических тканй (соед хрящ костн) и способствует выработку межклеточного вещества. То есть опосредует рост этих тканей. А именно: эти ткани выделяют рост скелета человека. При избыточной выработке данного гормоны в раннем детском возрасте развивается гигантизм. При изб выработке у взрослого человека (когда зоны роста в костях уже закрыты, метаэпифизы заросли) — развивается акромегалия. При нем периферические части тела значительно увеличиваются: нос, ушные раковины, подбородочный выступ. Как правило акромегалия развивается на
При недостаточной вырбаотке Стг в детском возрасте развивается гипофизарная карликовость. В плане психоэмоционального развития эти люди сохранны.
Лактикотропоциты вырабатывают лакто бла бла этот гормон стимулирует активность молочных желез. Ксиленная выработка наблюдается у женщин во время беременности и продолжается после родов. У мужчин этот гормон стимулирует развитие железистой ткани простаты.
Вторую подгруппу хромофильных аденоцитов составляют базофильные клетки или базофильные аденоциты. Они берут на себя 4-10 % от общего числа аденоцитов. Имеют большие размеры, имеют либо овальную, либо угловатую форму. Эксцентрично расположенные ядра, хорошо развитые органеллы, но более мелкие гранулы(200-300нм). Среди базофильных аденоцитов выделяют: тиреотропоциты, кортикотропоциты, гонадотропоциты.
Тиреотропоциты выделяют тиреотропный гормон. Он стимулирует железистые клетки щитовидной железы. Коорые выраб т3 и т4
Кортикотропоциты выделяют адренокортикотропный гормон. Данный гормон стимулирует активность клеток пучковой зоны коры надпочечников.
Гонадотропоциты выделяют два гормоны: ЛГ, ФСГ.
ЛГ в женском организме запускает процесс овуляции, способствует развитию желтого тела в яичнике и выработку клетками желтого тела прогестерона — гормона беременности. В мужском организме ЛГ стимулирует активность клеток лейдига в яичках — это клетки которые выраб тестостерон.
ФСГ в женском стимулирует овогенез и секреторную активность фолликулярных клеток в яичнике. Тут тестик превращается в эстроген.
В мужском фсг стимулирует сперматогенез а так же секреторную активность поддерживающих клеток яичек — клеток сертолли.
Средняя доля гипофиза
Представляет собой эпителиальный тяж состоящий из хромофильных и хромофобных клеток а также особых структур — псевдофолликулов. Псевдофолликулы образуются за счет того, что железистые клетки промежуточной доли могу. Вырабатывать слизистый и белковый секрет который скапливается между соседними клетками и приводит к образованию полостей. Почему ложные? Птмчт коллоид внутри не содержит гормонов.
В то же время клетки промежуточной доли проявляют эндокринную активность и могу. Вырабатывать два гормона: меланоцитстимулирующий (интермедин) — повышает акти меланоцитов в коже, адаптирует сетчатую оболочку глаза к видению в сумерках и темноте и подобно актг повышает активность пучковой зоны коры надпочечников.
Липотропин — регулирует обмен жиров.
Туберальная или бугорковая доля
Представляет собой тонкий эпиелиальный тяж окружающий гипофизарную ножку. Включает хромофильные и хромофобные клетки с низкой секреторной активностью, а также портальные вены гипофиза
Задняя доля/ нейрогипофиз
Имеет нейральное происхождение, своих гормонов не вырабатывает, а лишь депонирует гормоны переднего отдела гипоталамуса: вазопрессин и окситоцин.
На 30% задняя доля состоит из отростчатых клеток — питуицитов. Которые являются производными клеток эпиндимной глии.
Задняя доля состоит из порядка 100тыс нервных волокон которые представляют собой отростки — аксоны идущбие сбда из переднего отдела гипоталамуса и большого количества кров сосудов.
Эпифиз
Находится между верхними холмиками четверохолмия среднего мозга и при помощи поводков подвешен к обоим таламусам. Имеет массу не более 0,2г. И развивается на 5-6неделях эмбрионального развития в виде выпячивания крыши третьего желудочка головного мозга. С поверхности эпифиз покрыт соединительнотканной капсулой от которой твгоубь орган идут многочисленные трабекулы. Все жто — стромальныц компонент. В этих прослойках кров сосуды и разнообразные нервные окончания. Никаких выводных проткоов.
Паренхима представлена двумя типами клеток:
1. Глиоциты. Расп в основном по периферии долек, имеют слаборазвитый органоидный аппарат, скудную цитоплазму, компактные ядра, но сильыно ветвящ отростки. Своими отростками гоиоциты контактируют друг с другом а так же с перикапиллярным простанством кровеносных сосудов. Функция: стромальная, защитная, трофическая.
2. Пениалоциты. Более крупные. Имеют светлую цитоплазму, прекрасно развитый органоидный аппарат, крупные светоые ядра и располагабтся в центральных участках долек. Отростки пениалоцитов на своих концах булавовидно расширяются и контактируют с кровеносными сосудами, куда они и выраб гормоны.
Функциональная активность жпифиза имеет выраженный суточны ритм секреции. Так например в дневное время суток вырабатыватся серотонин, коорый мобилизует организм. Ночью из серотонина образуется мелатонин. Мелатонин настраивает организм на сон, подавляет выработку гонадолиберинов в гипоталамусе и гонадотропинов в гипофизе. То есть препятствует преждевременному половому созреванию. Также в эпифизе вырабатывается свой собственный анти гонадотропный гормон.
Эпифиз имеет тесную, тайную морфофункциональную связь с органом зрения. Эпифиз знает когда светит солнышко а когда нет. У низших представ животного мира данный орган представляет собой функцию третьего глаза.
Эпифиз еще выделяет аргинин-вазотоцин который регулирует сократительную способность гладких миоцитов сосудов повышая давление. А так же гормон регулирующий обмен калия и кальция. Наиболшего развития эпифиз достигает в 4-6летнем возрасте. После чего в нем чинаются процессы инволюции. При которых разрастается соединительнотканная и глиальная строма и в ней откладываются фосфатные и карбонатные слоистые тельца, называемые мозговым песком.
Периферическое звено эндокринной системы
Щит железа
20-30 грамм, на пер бок поверхности шеи. У взрослого человоке выделяют бок доли перешеек, дополнительную пирамидальную дольку, на уровкне 2-4 полуколец трахеи, верх полюсами доходит до щит хряща. Развитие: на 4 эмбриогенеза из эпителия вентральной стенки глоточной кишки, дза счет 3-4 пар жаберных карманов
План строения:
состоит из стормф и паренхима. Строма-соединительно тканная капсула, от нее очень тонкие внутрь прослрйки соед ткани, там сосуды, симп и парасимп ветви от вег нервной системы. Паренхима-пузырьками фоликулами и парафоликулярными островками. Фоликул-структурно-функц ед. Включает: клетки куб формы-тироциты на баз мембране. Их апик поверхность содержит многоч микроворсинки, они увел площадь всасывания. Базальная плазмалемма формирует многоч складки. Каждый тирооцит содержит округлое светлое крупное ядро и хорошо органоиды белк синтеза:гран эпс, комплекс гольджи, митохондрии. В центре пузырька фоликула-полость с тягучим веществом-колоид щит железы. В обл колоида происходят оконч этапы биосинтеза тиреодным гормонов с последующим их депонированием. С наружи пузырек окружен многоч сосудами капилярами. Скорость кровотока оч высокая, через час проходит вс я кровь тела человека там. Помимо кров кап имеется веточки симп и парасим отделов вег нерв системы. Симп отдел-стимулирует работу. Парасимп-наоборот. Основные типы клеток-секретирубт йодсодержащие гормоны, 80% на гормоны с обозначением Т4-тетрайодтирозин, 20%- Т3- трийодтирозин. Наиб степенью активности является гормон Т3. В любой момент менее акт форма гормона может перейти в активную форму. Щит железа-единственная железа, содержашая свой собств запас гормнов, способный покрывать потребности организма в этих гормонах в теч 2 месяцов.
Секреторный цикл тиреоцитов:
Поглащение предшественников. Через баз полюс в цитоплазму попадают иодиды, только с продуктами питания и жидкостью. Далее иодиды окисляются до атомарного состояния и выходят в колоид. Параллелтно из плазмы крови в цитоплазму попадает аминокислота тирозин. В гран эпс из тирозина синтезируется белок-тиреоглабулин-он тоже идет в колоид. В обл колоида происходит постепенное комплексирование иода и тереоглобулина. Соединение одной молекулы белка и 1 атома йода-монойод тирозин(Т1)-неакт гормон. Дальнейщее связывание Т1+Т1=Т2( дийод тирозин)далее происходит связывание этих двух молекул и образуется Т4-акт форма. Связывание дийодтирозина с монойод тирозином=Т3- самая акт форма. В дальнейщем из гормона т4 в любой момент может образоваться Т3 посредством дейодирования. Т4-резерв. Гормоны имееют достаточно большой молекулярный вес и не могут попасть в кроваток-их гидролитическое расщепление, при этом тиреоциты вылеляют свои лизосомалтные ферменты, которые на границы колоида происводят расщепление на более мелк молекула, они уже посредством фага и пиноцитоза засасываются цитоплазмой тиреоцита и уходят в кроваток.
Биол жффекты иодсодерж гормонов-широкий спектр действия: изменяткся практически все виды обмены вещест;белк углев жировой в сторну их усиления. Иодсодерж гормоны влияют на основной обмен веществе. Ускоряется работа сердце, увел чсс, повыш минутный объем крови-повыш артериалтное давление. Растет энергообразование и теплопродукция-повыш температура тела, усиление перестальтики и секр активности желез. Под влиянием гормонов происходит диференцировка и становление чентр нервной и половой системы, рост скелета человека, но при условии присутствия соматотропного гтрмона.
Им гиперфункция (базедова болезнь)и гипофункция() при подозрении на жту болезнь в биоптатах-уменьшение размеров большинства фоликулов и приобретение ими цилиндр формы, при этом колоид расжижается и начинает вспениваться , гормоны сразу засасываются тиреоцитами не успевая синтез: клиника: тахикардия, растет теплопродукция(37 ,2-37,4) эта температура месяцы и годы. Со стороны центр нервной системы-гипервозбудимость и эмоц лабильность. Со стороны жкт-повышение аппетита, но масса тела снижается, покровы кождые влажные, гоазные симптомы-пучеглазие-экзофтальм
Гиипофункция( подкожный отек или микседема) на биоптатак-увел размеров фоликулов и уплощение тиреоцитов, колоид- загустевает,приобретает стекловидный храктер и может даже растрескиыаться, этот колоид характерный признак. Клиника: брадикардия, теплопродукция снижается,со стороны цнс меланхоличность, апатия, потеря интереса к жизни. Апетит снижается масса тела растет, кожные покровы сухие или потрескиввются. Помимо тих состояний встречается эндемический зоб-характеризуется выраж увел щит железы, присущ только опред климат зонам. Области высокогорья, нехвататет йода.
Между фоликулами щит железы-располагаются прафоликулярные островки. 95% их массы- тиреоциты, 3-5%- К или С клетки( кальццитониноциты) выявл при обработке азотнокисл серебром. С клетки всегда располагаются группами островками занимая центр области, они никогда не контактирую с обл фоликулов даже если в ходят в его состав, всегда контактируют с кров сосудом, с клетки выд. Гормоны: тиреокальцитонин, соматостатин, серотонин, норадреналин. Тиреокальцитонин-регулирует содержание кальция и фосфора крови. Осн мишень-клетки костной ткани-остеобласты. Под влиянием гормона нач синтез матрицы кости, а кальций в плазме крови попадает в костную ткань. На минерализацию кости. Данный гормон уменьшает содержание кальция крови и препятствуеет деминер кости.
Соматостатин- подавляет сект активность кальцитониноцитов и тереоцитов.
Регенерация щит железы- по клет и внутрикл типу. Тиреоциты способны как продольному так и к поперечному делению, при поперечном делении образующаяся дочерняя клеткаклетки теряющие связь с полости фоликула и превращается в баз клетку , она интесивно делится и образуется эпительальная почка. Клетки этой почки постепенно секретируют и между ними формируетс полость, приобретает очертание зрелого фоликула и теряет связь с материнским фоликулом.
Парщитовидная железы распологаются в клетчатке щит железы или в одной с ней капсуле, чаще всего их 4 вид горошин от 10-300 мгм. С поверхности покрыты соедтканнными уапсулами, вглубь от них прослойки из рвсти они состовлЮт строму, паренхима-паратиреоциты, оксифильные клетки, жировые клетки( адипоциты) осн клет масса-паратиреоциты. Они лежат в эпителиальных тяжей между ними прослойки из рнст и кров сосуды. Паратиреоциты им полигоналтную фому, развиты органоиды, по степени окраски делятся на : темные и светлые, темные-функц активные, светлые-неактивные. Норм соотношение между ними:1|5 или 1/5. Паратиреоциты выделяют парад гормон, он является антогонистом тиреокальцитонина, парад гормон повыш концентрацию са в крови, осн мишень для данного гормона-клетки остеокласты, стим их активность и подавляет остеобласты-остеокласты резорбируют костные балеки разрушают и деминерализуют кости. Гиперфункция-болезнь реклингаузена-усиленный остеопороз, а са усиленно выходит в кровь и откладыаается во внутр органах и обр са камни. Под действием избытка са нарушается элктрическая стабильеость серд мыщцы-аритмии, в органах жкт-язвообразрвание. Са стип выроботку гастрина и соояной кислоты.
Гипофункция- при беременности и лактации. С 5-6 летнего возраста среди тяжей начинает выявляется 2 тип-оксифильные клетки их количество затем увеличиваются. В цитоплазме этих клеток большое колич митохондрий и секреторных гранул- клетки апут системы. Белые адипоциты-могут располагаться как одиночно так и в виде жир дрлек, между тяжами паратиреоцитов-это единственное специфицеский признак, который позволяёт распознать данную железу.
Надпочечник: анатомическое единство двух разных органов:коркового и мозгового вещества. Корковое по переферии и окраш более интенсивно. Мозг вещество в центре и болеее стветлое . Они им разное произхождение. Состоят из разных клеток и выраб разные гормоны. С поверхности покрыт соед тканной капсулой, от которой отходят прослойки. В корковом вещ-кортикоциты, в мозг- хромофиноциты. Корк вещ- Кортикоциты лежат в виде эпит тяжей, размеры их неодинаковы, выделяют три зону: клубоччкувою -закругляются
пучковую-тяжи кортикоцитов- им линейный ход
и сетчатую-переплитается друг с другом.
Клубочковая зона обрразовна мелкими клеткими куб или призмат формы развит комплек гольджи палачков митохондрии гладкая эпс, вклбчений мало. Клетки этой зоны вырабатывают минералкортикоиды. Самые главные-альдостерон и дезоксикортикостерона ацетат, они регулируют водно солевой обмен и в первую очередь повыш реабсорбцию ионов натрия в дист канал цах почек в пот и слюнных железах и в кишешники-вслез за задердкой натрия покидают организм ионы кали и происходит задержка воды, повыш объема цирк дидкости ведет к увел артериалтного лавление, при сниж выроботке минералкортикоидов-гипер натрий эймия и геперкалийэймия, вслед за уходящим натрией уходит вода. На фоне эмий нарушается электр стабильность сердца-развиваются аритмии а также фибриляция что может вызвать остановку сердца. Также минерал кортикоилы способны усиливать воспалительнуб реакцию организма. Работа клуб зону под контролем ренинангеотензинальдостероновой системы.
Пучковая зона-самая большая 75 процентов, содержит кортикоциты выс призматической формы с оч хорошо разв органоидами и наличие многоч включений. Среди органелл пеобл гоадкая эпс комплекс грльжди и особые митохондрии( округлые и содержат кристы) (тубуловезикулярные) там сосредоточены ферменты стероидогенеза. При обработке среза спиртами все включения растворяются и покидают клетки. Цитоплазма загустевает и приобретает ячеистый вид-спонгиоциты. Вырабатывается гликокортикоиды: кортизог, гидрокортизон, кортизол. Широкий спектр действия: распад белков и нарушается транспорт аминокислот в клетке, человек худеет, происходит липолиз, после чего может происходить переотложение, в верх половине туловища, развивается кушингоидное ожирение. Стимулируют глюконеогенез-образование глюкозы. Тормозят активность гексокиназы-препятствуют образованию кликогена. Повыш концентрация глбкозы в крови. Подавляют воспалителтнуб реакции, воздействуя на три стадии воспаления: альтерацию, эксудацию и пролиферацию. Стабилизируют мембраны тучных клеток и препятствуют выходу лизосомалтных ферментов, подавляют аллерг реакцию, подавляют акстивность макрофагов, клет и гумор имунный ответ. Исп-ся в клинике широко. На границе м/у пучковой и клуб зонами группа клеток и маленьким количеством жир включений-суданофобный слой-камбиальная зона за счет него идет регенерация кортикоцитов по клет типу. Еще один камбиальный слой содержится в надпочеснике под капсулов(субкапсулярнвя бластема)
Сетчатый слой-кортикоциты куб формы с умер развитыми органоидами. Выраб сексокортикоиды-анаболический эффект на обмен вещест. Среди гормонов:андростерон и андростендион. При гиперфункции развивается андреногенииалтный синдром: гетеросекс типа и изосексуалтного типа. Мозговое вещ-отделяется от коры тонкой прослойкой рнст, содержат клетки, окрашиваются солями хрома. Среди хроматиноцитов выделяют-А клетки или адреноциты и Н клетки норадреноциты.а клетки Располагаются вблизи кров сосудов, цилинд форму, апик распол ядра, светлую цитопоазму.( адреналин) Н клетки полиганалтную форму нечеткие границы мутная цитоплазма.( норадреналин)
Биолог эффекты катехоламинов: растет чсс, ущашение лыхания, распал жиров и углеводов и насыщение крови глюкозой,подавление активности гормона инсулина и повы акт глбкагона, спазм сокращения переф сосудов тела и повыш артериалтного давления! Сосуды головного мозна венечные сосуды сердца и сосуды скел мускулатуры расширяются.
перейти в каталог файлов
Адаптация гипоталамо-гипофизарно-тиреоидной и гипоталамо-гипофизарно-надпочечниковой систем к новому инфекционному заболеванию — COVID-19 в условиях развития COVID-19-пневмонии и/или цитокинового шторма | Трошина
консенсусы совета экспертов
Международные и национальные ассоциации подготовили рекомендации по ведению пациентов с различными эндокринопатиями (от сахарного диабета до гипер- и гипокортицизма) в период пандемии COVID-19 [1], но они скорее направлены на поддержку принятия клинически взвешенных решений в коморбидных ситуациях при ограниченности врачебных ресурсов, чем на оценку собственно проявлений эндокринопатий при COVID-19.
Рассматривая вопрос о тиреоидной патологии и COVID-19, Британская Ассоциация Тиреоидологов, Британская Ассоциация Эндокринологов [2], как и Российская Ассоциация Эндокринологов [3], подготовили консенсусы о ведении пациентов с тиреоидной патологией в период пандемии COVID-19. Эти рекомендации базировались на общих принципах ведения лиц с тиреотоксикозом и гипотиреозом в условиях вирусных эпидемий, разъяснялась необходимость продолжать ранее назначенную терапию, a также обращалось внимание на сходство симптомов агранулоцитоза и инфекционных болезней и давались разъяснения по их дифференциальной диагностике (прерывание терапии тиреостатиками и исследование общеклинического анализа крови) [4]. Было опубликовано и разъяснение по поводу порядка проведения пункционных биопсий и хирургических методов лечения/радиойодтерапии рака щитовидной железы (ЩЖ) в условиях пандемии [5].
В частности, по заключению Британской Ассоциации Тиреоидологов, пациентам, получающим заместительную терапию тиреоидными гормонами или тиреостатическую терапию, рекомендуется продолжать принимать препараты в обычном режиме. Однако отмечено, что при развитии агранулоцитоза как побочного эффекта тиреостатической терапии, его симптомы часто пересекаются с симптомами COVID-19, что зачастую затрудняет дифференциальную диагностику. В данном случае рекомендуется немедленно прекратить прием препарата и сдать развернутый общеклинический анализ крови в ближайшее время [6].
НОвые задачи в непростых условиях…
Во многом сегодняшняя ситуация с данными по состоянию эндокринной системы при новой инфекции объясняется не только новизной проблемы, но и беспрецедентным вовлечением в ликвидацию пандемии врачебных ресурсов и материальных средств. Разумеется, в будущем нас ждут новые интересные данные и новые обзоры, но пока воспользуемся уникальной ситуацией: эпидемия COVID-19, в ликвидации которой приняли участие врачи многих специальностей (в частности, COVID-центр на 127 коек был открыт в ФГБУ «НМИЦ эндокринологии» Минздрава России, и один из авторов статьи (д.м.н., проф., член-корр. РАН Екатерина Анатольевна Трошина) непосредственно работала «в красной зоне», стала во многом загадкой для врачей на момент своего появления.
В особых условиях оказались многие специалисты, не имеющие опыта в проведении респираторной поддержки пациентам с тяжелой острой дыхательной недостаточностью. Помимо первоочередной задачи спасения жизни больных, в условиях отсутствия доказанных эффективных методов лечения и специфической профилактики, уникальный препарат, оказавшийся эффективным в предупреждении развития цитокинового шторма, Тоцилизумаб, после нескольких лет применения в ревматологии был недавно одобрен FDA для лечения эндокринной офтальмопатии (ЭОП) [7] и также оказался эффективен при лечении пневмонии, вызванной COVID-19.
прогноз отдаленных последствий
До настоящего момента не вполне понятно, какие остаточные явления ожидают перенесших в той или иной форме данный воспалительный процесс, в том числе как скажется на состоянии ЩЖ, надпочечников и гипофиза и сама инфекция, и те методы лечения, которые предпринимались для спасения этих больных; и здесь очевидно, по предыдущему опыту наблюдения за больными с SARS MERS, что нас могут ожидать остаточные функциональные и морфологические повреждения эндокринной системы.
Хорошо известно, что вирусные поражения ЩЖ рассматриваются чаще всего в контексте триггера подострого тиреоидита, «молчащего тиреоидита», иммуногенного тиреотоксикоза или гипотиреоза [8], при этом прямые доказательства присутствия вируса в тканях получены для ретровируса и вируса паротита при подостром тиреоидите, ретровирусов (HTLV-1, HFV, HIV и SV40) при болезни Грейвса, и для HTLV-1, энтеровируса, вирусов краснухи, паротита, HSV, вируса Эпштейна–Барр и парвовируса при тиреоидите Хашимото, но из этого не следует, что именно они отвечают за развитие патологии, равно как и не являются безучастными свидетелями.
Прошедшие в целом незаметно для Европы эпидемии SARS и MERS (атипичные пневмонии, свиной и птичий грипп) были куда более агрессивными, с несравненно большим коэффициентом репродукции и летальности, также было накоплено мало данных о состоянии ЩЖ при SARS, хотя имелись сведения о том, что у существенного числа больных с SARS выявлены аномалии в уровнях тиреоидных гормонов как в острую фазу, так и при выздоровлении, и наиболее простым объяснением было предположение о том, что эти изменения укладываются в рамки sick-euthyroid синдрома (синдрома нетиреоидной болезни, синдрома низкого трийодтиронина (Т3)) [9].
Так, в исследовании, проведенном во время вспышки атипичной пневмонии в 2003 г., было показано, что уровни T3 и тироксина (T4) в сыворотке были ниже у пациентов с атипичной пневмонией по сравнению с контрольной группой как в острой, так и в реконвалесцентной фазах, что расценивалось как синдром эутиреоидной патологии. Отмечалось снижение средней массы ЩЖ в результате уменьшения размера фолликулов и истощения коллоида [10]. При исследовании аутопсийного материала у 5 пациентов было выявлено заметное разрушение фолликулярных и парафолликулярных клеток ЩЖ [11]. Разрушение фолликулярных клеток сопровождается снижением T3 и T4; в то же время повреждение парафолликулярных клеток теоретически может привести к низким уровням сывороточного кальцитонина. Последнее утверждение предложено в качестве вероятного механизма остеонекроза головки бедренной кости, наблюдаемого у выздоровевших пациентов с ОРВИ. Дефицит кальцитонина приводит к расторможению остеокластов и, как следствие, к остеонекрозу.
Известно, что при системных заболеваниях может развиваться синдром низкого T3 [12]. Поэтому вполне ожидаемо, что тяжелое течение COVID-19 будет сопровождаться таким отклонением, особенно если у пациента имеется лихорадка и поражаются нижние отделы дыхательных путей. Таким образом, не рекомендуется исследование функции ЩЖ в остром периоде COVID-19.
На сегодня есть только одна публикация A. Brancatella и соавт. (2020) [13] о развитии у 18-летней девушки яркой клинической картины, типичной для подострого тиреоидита, через 15 дней после SARS CoV-2 позитивного-орофарингеального мазка, взятого по поводу симптоматики нетяжелого COVID-19, от которого девушка выздоровела в течение нескольких дней. Помимо типичной клинической картины, факт ТТГ-независимого тиреотоксикоза был подтвержден высоким уровнем св. T4 и T3, подавленным ТТГ, типичными маркерами воспаления и лейкоцитозом, имелось гипоэхогенное диффузное двустороннее поражение ЩЖ при ультразвуковом исследовании. Преднизон дал отчетливый эффект через 48 ч (положительный тест Крайля). Функция ЩЖ восстановилась, а маркеры воспаления нормализовались через 1,5 месяца.
COVID-19 и дисфункция щитовидной железы
Ключевую роль в развитии заболеваний ЩЖ имеют нарушения в функционировании гипоталамо-гипофизарно-тиреоидной системы, в том числе и нарушения в биосинтезе гормонов ЩЖ, связанные с различными средовыми и/или генетическими факторами. Патология ЩЖ многогранна благодаря своим этиопатологическим механизмам.
Аутоиммунные заболевания ЩЖ (АИЗЩЖ) — это в первую очередь нарушение иммунорегуляции в сочетании с органической дисфункцией, являющейся следствием антигенспецифической атаки, дополняемой недостаточной супрессией (и, следовательно, активацией) лимфоцитов, действие которых направлено на антигены на определенных клетках-мишенях, т. e. тироцитах, а также в сочетании с выработкой различных цитокинов (например, интерферона гамма (ИФН-γ)), воздействующих на клетки-мишени с близкого расстояния. Нарушение иммунологической толерантности лежит в основе формирования АИЗЩЖ, в т. ч. в составе аутоиммунных полигландулярных синдромов [14].
Вирусный или микробный антиген, обладающий сходством с аутоантигеном (молекулярная мимикрия), способен запускать выработку аутоантител, которые вступают в перекрестную реакцию с аутоантигеном, после чего иммунный ответ вступает в реакцию с соответствующими структурами аутологичных клеток. Многими исследователями высказываются предположения, что АИЗЩЖ «вероятно, провоцируется каким-то внешним фактором, например, инфекцией, и этот фактор запускает экспрессию тироцитами HLA-DR, которая и приводит к их развитию», тем не менее сторонники данной теории признают и дополнительную необходимость в нарушении функционирования иммунной системы. Тиреоидные клетки могут вследствие цитокиновой стимуляции или комплементной атаки продуцировать некоторые другие иммуноактивные молекулы (например, простагландин-E2, ИЛ-6 и ИЛ-8), что дополнительно усиливает тироцитно-иммуноцитную сигнализацию [15].
В данное время отсутствуют какие-либо доказательства, свидетельствующие о том, что пациенты, имеющие АИЗЩЖ, более подвержены вирусным инфекциям, в т. ч. и SARS-CoV-2, и имеют более тяжелое течение COVID-19. Отдельные группы пациентов, такие как пациенты с ЭОП, получающие иммуносупрессивную терапию, возможно, имеют повышенный риск развития тяжелой коронавирусной инфекции [2].
Отмечено, что тиреостатики не увеличивают риск развития вирусной инфекции, в т. ч. и COVID-19; так же, как и отсутствуют данные о тяжелом течении коронавирусной инфекции на фоне тиреостатической терапии [2].
Нет убедительных данных в отношении увеличения частоты заболевания COVID-19 среди пациентов с неконтролируемой функцией ЩЖ. Однако предполагается, что пациенты с тиреотоксикозом могут быть подвержены более высокому риску осложнений инфекционных заболеваний [16]. В данном случае для снижения таких рисков необходим регулярный прием тиреостатиков. В ряде исследований у пациентов с аутоиммунным тиреоидитом в высоких концентрациях был обнаружен цитокин — ИЛ-6, уровень которого коррелировал с увеличением количества других Т-хелперов — Th32, которые, в свою очередь, были ассоциированы с уровнем антител к тиреопероксидазе [17].
Есть единичные наблюдения увеличения потребности в тироксине после выздоровления от нетяжелой формы COVID-19 (д.м.н., проф., академик РАН Галина Афанасьевна Мельниченко, дистанционное консультирование).
Отсутствуют доказательства в отношении повышения риска развития вирусной инфекции, включая COVID-19, у пациентов после радиойодтерапии или операции на ЩЖ [2].
Структурное повреждение щитовидной ЖЕЛЕЗЫ SARS
Lan Weia, et al. (2003) [18] пытались найти любое потенциально возможное повреждение собственно ткани ЩЖ, вызванное SARS, в образцах, полученных при аутопсии 5 больных в сравнении с 10 пациентами, умершими от других причин с неповрежденной ЩЖ.
Поскольку сверхэкспрессия некоторых неструктурированных белков SARS-CoV, как было показано ранее, способна индуцировать апоптоз, эти исследователи предположили, что нефункциональные нарушения, ведущие к синдрому нетиреоидальной патологии, а непосредственное поражение железы приводит к снижению продукции тиреоидальных гормонов.
Метод терминальной дезоксинуклеотидилтрансфераз-опосредованной реакции dUTP-метки 3′-гидроксильного конца (terminal deoxynucleotidyl transferase-mediated dUTP nick end-labeling, TUNEL) был использован для идентификации клеточного апоптоза, и было показано, что фолликулярный эпителий повреждался и слоями перемещался внутрь фолликула. Данный метод выявлял множество подвергшихся апоптозу клеток, структура самого фолликула была деформирована: фолликулы становились расширенными или, наоборот, сплющенными, отсутствовали и кальцитонин-позитивные клетки. То есть как парафолликулярный, так и фолликулярный аппарат был поврежден, и апоптоз становился наиболее очевидной причиной снижения уровней гормонов. Однако сохраняющееся при этом снижение ТТГ заставляет думать о том, что первично поражалась не только ЩЖ у данных больных.
Патогенность вируса и оценка рисков
В настоящее время известно, что ангиотензинпревращающий фермент 2 (АПФ2) человека является рецептором и «точкой входа» в клетку некоторых коронавирусов. Он экспрессируется в большинстве тканей, в т. ч. и в ряде органов эндокринной системы, таких как поджелудочная железа, ЩЖ, яички, яичники, надпочечники и гипофиз [19, 20].
R. Pal и M. Banerjee (2020) [6] подчеркивают, что на сегодняшний день недостаточно знаний о возможных поражениях эндокринной системы у пациентов с COVID-19. Например, известно, что АПФ2 выполняет роль рецептора для коронавируса в пневмоците, но в свою очередь, РНК вируса определяется в плазме, что подтверждает тот факт, что вирус может взаимодействовать с АПФ2 и в других тканях [21]. Для предположения того, что эндокринная система восстановится без последствий после взаимодействия с SARS-CoV-2 через АПФ2-рецептoры, экспрессированные на ее клетках, пока нет ни клинических, ни преклинических данных.
Накопление данных о полиморфных вариантах гена, кодирующего АПФ2, его метилировании или гиперэкспрессии на поверхности Т-клеток, деметилировании/метилировании генов, регулирующих обмен цитокинов и интерферона, а также генов-регуляторов иммунного ответа (например, подозреваемых в развитии аутоиммунных тиреопатий) могло бы стать предметом исследования.
По аналогии с SARS [22] не исключено, что SARS-CoV-2 вызывает гипофизит или поражает гипоталамус за счет отека и дегенерации нейронов, тем более что случаи энцефалита при COVID-19 уже описаны. Вероятно, в ближайшем будущем перспективными станут исследования в отношении пациентов, перенесших COVID-19, по оценке риска повреждения гипоталамуса и гипофиза, следствием которого может стать развитие вторичного (центрального) гипотиреоза [23, 24].
Типичная неврологическая манифестация — нарушение обоняния — может быть объяснена экспрессией АПФ2 на ольфакторных эпителиальных клетках [25]. Ткани гипоталамуса и гипофиза также экспрессируют АПФ2 и теоретически могут стать мишенью для вируса. На аутопсии отек и дегенерация нейронов и идентификация в них SARS-генома были продемонстрированы в гипоталамусе. Биохимические доказательства вовлечения гипоталамо-гипофизарной системы при SARS обнаружены Leow et al. в 2005 г. [22]. Пережившие SARS больные (61 участник) были обследованы этой группой через 3 месяца после выздоровления и затем наблюдались периодически. У 40% был выявлен центральный гипокортицизм, и у 62,5% из них функция оси гипофиз-надпочечники нормализовалась. Из них 87,5% предъявляли типичные жалобы на слабость и постуральное головокружение. У 5% также был центральный гипотиреоз.
Предполагалось развитие у этих больных гипофизита или гипоталамо-гипофизарной дисфункции. Теоретически ее косвенным признаком стала бы регистрация явлений несахарного диабета, но в настоящее время по понятным причинам проблемы гипернатриемии у лиц с тяжелым течением COVID-19 рассматриваются в контексте влияния пирексии, а случаев развития несахарного диабета после выздоровления от COVID-19 не описано. Можно предполагать, что снижение адаптационных резервов за счет гипоталамо-гипофизарной дисфункции (возможно, вследствие энцефалита), гипофизита, создаст в клиническом отношении модель сочетания первичного гипотиреоза (транзиторного, деструктивного, в том числе с транзиторной тиреотоксической фазой аутоиммунного) c центральным гипокортицизмом. Их сочетание может объяснять длительный период реконвалесценции и формирование неспецифических эндокринных симптомов и синдромов при выздоровлении, которые имели место при так называемом post-SARS-sickness syndrome.
Надпочечниковая недостаточность как следствие перенесенного COVID-19
Высказывается гипотеза, что некоторые аминокислотные последовательности вирусов SARS-CoV, как и вируса гриппа, имеют молекулярное сходство с АКТГ, и так называемая «иммуноинвазивная стратегия» вируса реализуется благодаря этому сходству в снижении выброса кортизола в ответ на стресс в организме подвергшегося инфекционной атаке человека. Кроме того, антитела к вирусу приобретают и способность перекрестно инактивировать адренокортикотропный гормон (АКТГ) [26]. Большинство белков SARS-CoV-2 имеют 95–100% гомологию с белками молекулы SARS-CoV, что позволяет допустить способность SARS-CoV-2 включать те же механизмы молекулярной мимикрии [27], и больной с тяжелой формой COVID-19 может быть в группе риска так называемой «глюкокортикоидной недостаточности критически тяжелого больного».
Ситуация усугубляется для клиницистов тем, что, во-первых, сами диагностические критерии этого синдрома недостаточно проработаны, во-вторых, назначение фармакологических доз глюкокортикоидов при тяжелом течении COVID-19 в первых рекомендациях отвергалось и приветствовалось в последующих [28], следовательно, сложно оценить вклад собственно болезни и подавления большими дозами кортикостероидов надпочечников. До настоящего времени оценка результатов кратковременного назначения высоких доз глюкокортикоидов при тяжелом течении SARS вызывала вопросы, и не рекомендовалось переносить эту методику на всех больных COVID-19.
Известно, что ИЛ-1 и ИЛ-6, вырабатываемые воспалительными клетками, являются стимуляторами эндокринной системы посредством синтеза АКТГ. Данный импульс, по-видимому, проходит по гипоталамическим рецепторам, вследствие чего центральная нервная система вступает во взаимодействие с эндокринной и иммунной системами в ответ на воздействие патогенов. Более того, данная связь свидетельствует о том, что регуляция гипоталамо-гипофизарно-надпочечниковой оси цитокинами при воспалении зависит от кортикотропинвысвобождающего гормона. Однако длительная стимуляция с помощью ИЛ-6 не гарантирует устойчивого повышения уровня АКТГ. В действительности, хроническое воспаление у пациентов с АИЗ, по всей видимости, коррелирует с измененной функцией гипоталамо-гипофизарно-надпочечниковой оси, поскольку доказано, что показатели соотношения между сывороточным кортизолом и воспалительными цитокинами (количество ИЛ-6 и фактора некроза опухоли (ФНО) может достигать уровня, в 10 раз превышающего нормальные значения) намного выше у здоровых людей, чем у пациентов с ревматоидным артритом. Предполагается также, что относительная недостаточность надпочечников у таких пациентов может быть обусловлена нарушениями функционирования печени при метаболизме стероидных гормонов. На самом деле, стимуляция основного фермента, задействованного в синтезе, — 11β-гидроксистероиддегидрогеназы (11β-ГСД) 1 типа — в значительной степени осуществляется ФНО и другими провоспалительными цитокинами. Преобразование в активизированный гормон происходит в различных органах, но преимущественно — в печени. Индукция 11β-ГСД и обусловленное ею увеличение концентрации активных гормонов могут провоцировать отрицательную обратную реакцию и, следовательно, дисфункцию гипоталамо-гипофизарно-надпочечниковой оси.
Как и у других циркулирующих регуляторных молекул, уровень кортизола подчиняется циркадному ритму, достигая пика ранним утром, а нижней точки — поздно вечером. Кортизол регулирует уровни нескольких циркулирующих в крови провоспалительных цитокинов, таких как ИЛ-2, ИЛ-3, ИЛ-6, ФНО-a и ИФН-γ. Кроме того, он влияет на активность и жизнеспособность клеток иммунной системы. Глюкокортикоиды также угнетают фагоцитоз антигенов и их последующую элиминацию макрофагами. Они угнетают как клеточный, так и гуморальный иммунный ответ, поддерживая баланс про- и противовоспалительных реакций, и вызывают инволюцию лимфоидных органов. Кортизол угнетает фагоцитарную активность нейтрофилов и макрофагов, подавляет активность лимфоцитов, тормозя их созревание и дифференцировку, стимулируя апоптоз. За счет иммуносупрессивного эффекта глюкокортикоиды снижают количество и активность воспалительных клеток, особенно тканевых макрофагов, и ограничивают их способность реагировать на поступающие антигены. Подавление активности иммунных клеток нарушает их дегрануляцию и высвобождение разрушающих ткани ферментов (матриксных металлопротеиназ, протеаз, нуклеаз и др.), хемоаттрактантов, адгезивных молекул [29].
Несмотря на вышеизложенное, при оценке результатов лечения 31 больного с COVID-19 не удалось доказать, что терапия кортикостероидами ускоряет выведение вируса, уменьшает сроки госпитализации или продолжительность симптомов [28]. Продолжается рандомизированное клиническое исследование эффективности и безопасности глюкокортикоидов при COVID-19 (NCT04273321).
Разумеется, люди c надпочечниковой недостаточностью, первичной или вторичной, а также длительно получавшие глюкокортикостероиды находятся в группе риска инфекций дыхательных путей и должны продолжать терапию глюкокортикоидами в период пандемии с увеличением дозы в случае присоединения болезни по общим правилам «дней болезни» этих больных, во избежание адреналового криза.
моноклональные антитела — адаптация к новой терапии
Еще одной важной составляющей частью адаптации эндокринной системы к перенесенной инфекции COVID-19 может стать адаптация к одному из наиболее эффективных методов ее лечения — использованию моноклональных антител.
К счастью для эндокринологов, моноклональное антитело, эффективно позволяющее блокировать цитокиновый шторм (важное звено возможного фатального прогноза при СОVID-19; Тоцилизумаб — моноклональное антитело против ИЛ-6, экспрессирующегося на адипоцитах, фибробластах и макрофагах, что приводит к формированию ЭОП), уже разрешено для лечения офтальмопатии FDA [30, 31], и, таким образом, проводя данную терапию, мы не должны рассматривать ее с позиций негативных влияний на эндокринную систему.
ИЛ-6 представляет собой провоспалительный цитокин, вырабатываемый различными типами клеток, включая Т- и В-лимфоциты, моноциты и фибробласты. Он участвует в различных физиологических процессах, таких как активация Т-клеток, индукция секреции иммуноглобулина, индукция синтеза печеночно-фазовых белков в печени и стимуляция гемопоэза. ИЛ-6 присутствует в высоких концентрациях у пациентов с ЭОП и играет важную роль в патогенезе заболевания. Особое значение В- и Т-лимфоциты имеют на ранних этапах развития ЭОП. Предполагается, что дальнейшее прогрессирование заболевания включает привлечение Т-клеток в орбиту для участия в ответной иммунной активации и усиления В-клеточных ответов, что, в свою очередь, приводит к воспалительным процессам, таким как продуцирование цитокинов (включая ИЛ-6) и простагландинов, в результате чего происходит ремоделирование мягких тканей глазницы, характерное для ЭОП.
Тоцилизумаб является биологическим агентом, который успешно применяется и при других АИЗ, например, при ревматоидном артрите. Некоторые исследования [30] продемонстрировали эффективность Тоцилизумаба при лечении пациентов с активной ЭОП средней и тяжелой степени тяжести, но нет четких рекомендаций относительно его применения [32].
Если, используя так называемые ингибиторы иммунного ответа, мы вынуждены считаться с потенциальными негативными влияниями на эндокринную систему, то при применении Тоцилизумаба мы, скорее, поражены патофизиологическому сходству (участие ИЛ-6) в развитии столь клинически несхожих проявлений, как ЭОП, цитокиновый шторм (по сути гиперергическая реакция иммунной системы), и у нас мало аналогов подобной реакции и данных о ее предикторах.
Заключение
Заболевания эндокринной системы (сахарный диабет, тиреопатии, аутоиммунные полигландулярные синдромы, надпочечниковая недостаточность, ЭОП и т.д.), в развитии которых важную роль играют нарушения иммунного ответа, относятся к числу наиболее тяжелых хронических болезней человека.
Важнейшим вызовом сегодняшнего дня стала новая инфекция COVID-19. Клинические особенности ее течения, вероятные осложнения, внедряемые и апробируемые схемы лечения, плейотропные и нежелательные эффекты различных лекарственных препаратов, длительность реабилитации пациентов — все это исключительно важно для пациентов с эндокринной патологией, в т. ч. аутоиммунного генеза. Кроме того, существует и очевидная возможность провоцирующего действия COVID-19 на развитие и прогрессирование эндокринопатий.
Изучение механизмов влияния COVID-19 на эндокринную систему в настоящее время находится «на старте». Накопление опыта, его анализ, проведение научных исследований — все это в самой ближайшей перспективе. Результаты таких исследований будут исключительно важны с учетом широкой распространенности и высокой заболеваемости, инвалидизирующих осложнений целого ряда заболеваний органов эндокринной системы. Первые обобщения и гипотезы о возможных механизмах влияния коронавирусной инфекции на эндокринную систему представлены в данном обзоре литературы.
1. Kaiser UB, Mirmira RG, Stewart PM. Our response to COVID-19 as endocrinologists and diabetologists. J Clin Endocr Metab. 2020;105(5):dgaa148. Doi: 10.1210/clinem/dgaa148.
2. Boelaert K, Visser WE, Taylor PN, et al. Endocrinology in the time of COVID-19: management of hyper- and hypo- thyroidism. Eur J Endocrinol. 2020;183(1):G33–G39. Doi: 10.1530/EJE-20-0445.
3. Мокрышева Н.Г., Галстян Г.Р., Киржаков М.А., и др. Пандемия COVID-19 и эндокринопатии // Проблемы эндокринологии. — 2020. — Т.66. — №1. [Mokrysheva NG, Galstyan GR, Kirzhakov MA, et al. Pandemiya COVID-19 i endokrinopatii. Problemy endokrinologii. 2020;66(1). (In Russ).]
4. Сборник методических рекомендаций, алгоритмов действий медицинских работников на различных этапах оказания помощи, чек-листов и типовых документов, разработанных на период наличия и угрозы дальнейшего распространения новой коронавирусной инфекции в Санкт-Петербурге. Версия 1,0 от 17.04.2020. — СПб.; 2020. — 157 c. [доступ от 21.03.2012]. [Sbornik metodicheskikh rekomendatsii, algoritmov deistvii meditsinskikh rabotnikov na razlichnykh etapakh okazaniya pomoshchi, chek-listov i tipovykh dokumentov, razrabotannykh na period nalichiya i ugrozy dal’neishego rasprostraneniya novoi koronavirusnoi infektsii v Sankt-Peterburge. Version 1,0 dated 17.04.2020. St. Petersburg; 2020. 157 p. (In Russ).] Доступ по ссылке http://docs.cntd.ru/document/564778217.
5. Vrachimis A, Iacovou I, Giannoula E, Giovanella L. Endocrinology in the time of COVID-19: management of thyroid nodules and cancer. Eur J Endocrinol. 2020;183(1):G41–G48. Doi: 10.1530/EJE-20-0269.
6. Pal R, Banerjee M. COVID 19 and the endocrine system: exploring the unexplored. J Endocrinol Invest. 2020;43(7):1027–1031. Doi: 10.1007/s40618-020-01276-8.
7. Perez-Moreiras JV, Gomez-Reino JJ, Maneiro JR, et al. Efficacy of Tocilizumab in patients with moderate-to-severe corticosteroid-resistant graves orbitopathy: a randomized clinical trial. Am J Ophthalmol. 2018;195:181–190. Doi: 10.1016/j.ajo.2018.07.038.
8. Desailloud R, Hober D. Viruses and thyroiditis: an update. Virol J. 2009;6:5. Doi: 10.1186/1743-422X-6-5.
9. Трошина Е.А., Ванушко В.Э. Заболевания щитовидной железы. Аутоиммунные полигландулярные синдромы. Глава 2. В кн.: Персонализированая эндокринология в клинических примерах. / Под ред. И.И. Дедова. — М.: ГЭОТАР-Медиа; 2018. — С. 9–84. [Troshina EA, Vanushko VE. Zabolevaniya shchitovidnoi zhelezy. Autoimmunnye poliglandulyarnye sindromy. Part 2. In: Personalizirovanaya endokrinologiya v klinicheskikh primerakh. Ed by I.I. Dedov. Mossow: GEOTAR-Media; 2018. p. 9–84. (In Russ).]
10. De Jongh FE, Jobsis AC, Elte JW. Thyroid morphology in lethal non-thyroidal illness: a post-mortem study. Eur J Endocrinol. 2001;144(3):221–226. Doi: 10.1530/eje.0.1440221.
11. Wei L, Sun S, Xu C, et al. Pathology of the thyroid in severe acute respiratory syndrome. Hum Pathol. 2007;38(1):95–102. Doi: 10.1016/j.humpath.2006.06.011.
12. Fliers E, Bianco AC, Langouche L, Boelen A. Thyroid function in critically ill patients. Lancet Diabetes Endocrinol. 2015;3(10):816–825. Doi: 10.1016/S2213-8587(15)00225-9.
13. Brancatella A, Ricci D, Viola N, et al. Subacute thyroiditis after SARS-CoV-2 infection. J Clin Endocrinol Metab. 2020;105(7):dgaa276. Doi: 10.1210/clinem/dgaa276.
14. Здор В.В., Маркелова Е.В., Гельцер Б.И. Новые участники нарушения толерантности к антигенам щитовидной железы: к концепции иммунопатогенеза аутоиммунных заболеваний щитовидной железы // Медицинская иммунология. — 2016. — Т.18. — №3. — С. 209–220. [Zdor VV, Markelova EV, Gel’tser BI. Novye uchastniki narusheniya tolerantnosti k antigenam shchitovidnoi zhelezy: k kontseptsii immunopatogeneza autoimmunnykh zabolevanii shchitovidnoi zhelezy. Meditsinskaya immunologiya. 2016;18(3):209–220. (In Russ).]
15. Dong YH, Fu DG. Autoimmune thyroid disease: mechanism, genetics and current knowledge. Eur Rev Med Pharmacol Sc. 2014;18(23):3611–3618.
16. De Leo S, Lee SY, Braverman LE. Hyperthyroidism. Lancet. 2016;388(10047):906–918. Doi: 10.1016/S0140-6736(16)00278-6.
17. Nielsen CH, Bendtzen K. Immunoregulation by naturally occurring and disease-associated autoantibodies: binding to cytokines and their role in regulation of T-cell responses. Adv Exp Med Biol. 2012;750:116–132. Doi: 10.1007/978-1-4614-3461-0_9.
18. Wei L, Sun S, Xu CH, et al. Pathology of the thyroid in severe acute respiratory syndrome. Hum Pathol. 2007;38(1):95–102. Doi: 10.1016/j.humpath.2006.06.011.
19. Liu F, Long X, Zou W, et al. Highly ACE2 expression in pancreas may cause pancreas damage after SARS-CoV-2 infection. medRxiv 2020.02.28.20029181 [Internet] [cited 2020 Apr 1]. Available from: https://www.medrxiv.org/content/10.1101/2020.02.28.20029181v1. Doi: 10.1101/2020.02.28.20029181.
20. Li W, Zhang B, Lu J, et al. The characteristics of household transmission of COVID-19. J Clin Infect Dis. 2020:ciaa450. Doi: 10.1093/cid/ciaa450.
21. Chang L, Yan Y, Wang L. Coronavirus disease 2019: coronaviruses and blood safety. Transfus Med Rev. 2020;34(2):75–80. Doi: 10.1016/j.tmrv.2020.02.003.
22. Leow MK, Kwek DS, Ng AW, et al. Hypocortisolism in survivors of severe acute respiratory syndrome (SARS). Clin Endocrinol (Oxf). 2005;63(2):197–202. Doi: 10.1111/j.1365-2265.2005.02325.x.
23. Gu J, Gong E, Zhang B, et al. Multiple organ infection and the pathogenesis of SARS. J Exp Med 2005;202(3):415–424. Doi: 10.1084/jem.20050828.
24. Wei L, Sun S, Zhang J, et al. Endocrine cells of the adenohypophysis in severe acute respiratory syndrome (SARS). Biochem Cell Biol. 2010;88(4):723–730. Doi: 10.1139/O10-022.
25. Brann DH, Tsukahara T, Weinreb C, et al. Non-neural expression of SARS-CoV-2 entry genes in the olfactory epithelium suggests mechanisms underlying anosmia in COVID-19 patients. bioRxiv 2020.03.25.009084 [Internet] [cited 2020 Apr 2]. Available from: https://www.biorxiv.org/content/10.1101/2020.03.25.009084v4. Doi: 10.1101/2020.03.25.009084.
26. Wheatland R. Molecular mimicry of ACTH in SARS—implications for corticosteroid treatment and prophylaxis. Med Hypotheses. 2004;63(5):855–862. Doi: 10.1016/j.mehy.2004.04.009.
27. Xu J, Zhao S, Teng T, et al. Systematic comparison of two animal-to-human transmitted human coronaviruses: SARS-CoV-2 and SARS-CoV. Viruses. 2020;12(2):244. Doi: 10.3390/v12020244.
28. Zha L, Li S, Pan L, et al. Corticosteroid treatment of patients with coronavirus disease 2019 (COVID-19). Med J Aust. 2020;212(9):416–420. Doi: 10.5694/mja2.50577.
29. Трошина Е.А., Никонова Т.В., Свитич О.А. Аутоиммунный полигландулярный синдром взрослых. / Под ред. И.И. Дедова, Е.А. Трошиной. — М.: ГЭОТАР-Медиа; 2019. — 264 с. [Troshina EA, Nikonova TV, Svitich OA. Autoimmunnyi poliglandulyarnyi sindrom vzroslykh. Ed by I.I. Dedov, E.A. Troshina. Moscow: GEOTAR-Media; 2019. 264 p. (In Russ).]
30. Hamed Azzam S, Kang S, Salvi M, et al. Tocilizumab for thyroid eye disease. Cochrane Database Syst Rev. 2018;11(11):CD012984. Doi: 10.1002/14651858.CD012984.pub2.
31. Imblum BA, Baloch ZW, Fraker D, et al. Pembrolizumab-induced thyroiditis. Endocr Pathol. 2019;30(2):163–167. Doi: 10.1007/s12022-019-9579-2.
32. Трошина Е.А., Сенюшкина Е.С. Вклад центральных регуляторов иммунного ответа в развитие заболеваний щитовидной железы // Проблемы эндокринологии. — 2019. — Т.65. — №6. — C. 458–465. [Troshina EA, Senyushkina ES. The value of central regulators of the immune response in the development of autoimmune thyroid diseases. Problemy endokrinologii. 2019;65(6):458–465. (In Russ).] Doi: 10.14341/probl10304.
Терапия
Врач терапевт – это центральное звено как в любом медицинском учреждении, так в центре амбулаторной хирургии. Этот доктор обладает подробными знаниями в области заболеваний внутренних органов
Пациент не всегда способен четко объяснить, что он ощущает, где и как у него болит. В таких ситуациях именно врач терапевт осматривает человека и направляет его на диагностические процедуры. Это позволяет поставить точный диагноз и назначить эффективное лечение. При необходимости больной направляется к врачу узкой специализации.
ТЕРАПЕВТ ЛЕЧИТ:
- Сердечно-сосудистой системы,
- Мочевыделительной системы,
- Дыхательной системы (бронхит, трахеит, пневмония),
- Пищеварительной системы и органов ЖКТ,
- Неврологической системы,
- Эндокринной системы,
- Заболеваний крови,
- Болезней суставов,
- Ожирения и группы нарушений, характерных для метаболического синдрома,
- Обострений хронических заболеваний.
Также терапевт работает с людьми, страдающими от симптомов, которые не являются специфическими только для одной болезни.
Среди них:
- Сильная усталость,
- Сонливость,
- Потеря координации,
- Высыпания на теле,
- Боль без четкой локализации и характера,
- Головные боли и боли в позвоночнике,
- Субфебрильная температура,
- Нарушения сна,
- Депрессивное состояние,
- Отеки,
- Повышенная раздражительность.
Если у вас наблюдается один или несколько из этих симптомов, вам необходим прием врача терапевта. Вы можете прямо сейчас записаться на приём по телефонам: +7 (4942) 494-131; +7 (4942) 494-132
При необходимости терапевт направит пациента на анализы и диагностические процедуры, которые также предоставляются в нашей клинике:
- Анализ крови,
- Анализ мочи и кала,
- Кардиограмму,
- УЗИ.
Иногда пациенты приходят без конкретных жалоб, а просто желают пройти плановый осмотр. В данном случае врач рекомендует пройти базовое обследование организма, в которое входят основные анализы, кардиограмма и осмотр. Такая диагностика занимает всего час-полтора и помогает предупредить развитие многих заболеваний.
Передача пациента врачу узкой специализации не означает, что терапевт забывает о больном. В центре амбулаторной хирургии доктора работают сообща, собирая врачебные консилиумы. На них, как правило, присутствуют несколько врачей, в том числе и принимавший пациента терапевт.
Анатомия эндокринной системы
Эндокринная система представляет собой сложную сеть желез и органов. Он использует гормоны для контроля и координации метаболизма вашего тела, уровня энергии, воспроизводства, роста и развития, а также реакции на травмы, стресс и настроение. Следующие элементы являются неотъемлемыми частями эндокринной системы:
Гипоталамус. Гипоталамус расположен в основании мозга, рядом с перекрестом зрительных нервов, где зрительные нервы позади каждого глаза пересекаются и встречаются.Гипоталамус выделяет гормоны, которые стимулируют или подавляют высвобождение гормонов в гипофизе, в дополнение к контролю водного баланса, сна, температуры, аппетита и артериального давления.
Тело шишковидной железы. Пинеальное тело расположено ниже мозолистого тела, в середине мозга. Он производит гормон мелатонин, который помогает организму понять, когда пора спать.
Гипофиз . Гипофиз расположен ниже мозга.Обычно эта железа размером не больше горошины контролирует многие функции других желез внутренней секреции.
Щитовидная железа и паращитовидная железа. Щитовидная железа и паращитовидные железы расположены в передней части шеи, ниже гортани (голосовой ящик). Щитовидная железа играет важную роль в обмене веществ в организме. Паращитовидные железы играют важную роль в регулировании баланса кальция в организме.
Тимус. Тимус расположен в верхней части грудной клетки и производит лейкоциты, которые борются с инфекциями и разрушают аномальные клетки.
Надпочечник. Надпочечники расположены над каждой почкой. Как и многие другие железы, надпочечники работают рука об руку с гипоталамусом и гипофизом. Надпочечники вырабатывают и выделяют кортикостероидные гормоны и адреналин, которые поддерживают кровяное давление и регулируют обмен веществ.
Поджелудочная железа. Поджелудочная железа расположена в задней части живота, позади желудка. Поджелудочная железа играет роль в пищеварении, а также в производстве гормонов.Гормоны, вырабатываемые поджелудочной железой, включают инсулин и глюкагон, которые регулируют уровень сахара в крови.
Яичник. Яичники женщины расположены с обеих сторон матки, ниже отверстия маточных труб (труб, идущих от матки к яичникам). В дополнение к яйцеклеткам, необходимым для воспроизводства, яичники также вырабатывают эстроген и прогестерон.
Яичко. Мужские яички расположены в мешочке, подвешенном снаружи мужского тела.Яички производят тестостерон и сперму.
Эндокринная система | Введение в психологию
Задачи обучения
К концу этого раздела вы сможете:
- Определите основные железы эндокринной системы
- Определите гормоны, секретируемые каждой железой
- Опишите роль каждого гормона в регуляции функций организма
Эндокринная система состоит из ряда желез, вырабатывающих химические вещества, известные как гормоны ([ссылка]).Как и нейротрансмиттеры, гормоны — это химические посредники, которые должны связываться с рецептором, чтобы посылать свой сигнал. Однако, в отличие от нейротрансмиттеров, которые высвобождаются в непосредственной близости от клеток с их рецепторами, гормоны выделяются в кровоток и перемещаются по всему телу, воздействуя на любые клетки, которые содержат рецепторы для них. Таким образом, в то время как эффекты нейротрансмиттеров локализованы, эффекты гормонов широко распространены. Кроме того, гормоны действуют медленнее и действуют дольше.
Показаны основные железы эндокринной системы.
Гормоны участвуют в регулировании всех видов функций организма, и в конечном итоге они контролируются посредством взаимодействия между гипоталамусом (в центральной нервной системе) и гипофизом (в эндокринной системе). Дисбаланс гормонов связан с рядом нарушений. В этом разделе рассматриваются некоторые из основных желез, составляющих эндокринную систему, и гормоны, выделяемые этими железами.
Основные железы
Гипофиз происходит от гипоталамуса в основании мозга и действует в тесной связи с ним.Гипофиз часто называют «главной железой», потому что его гормоны-посланники контролируют все другие железы в эндокринной системе, хотя в основном он выполняет инструкции гипоталамуса. Помимо гормонов-посредников, гипофиз также выделяет гормон роста, эндорфины для облегчения боли и ряд ключевых гормонов, регулирующих уровень жидкости в организме.
Расположенная в шее, щитовидная железа выделяет гормоны, регулирующие рост, обмен веществ и аппетит.При гипертиреозе или болезни Грейвса щитовидная железа выделяет слишком много гормона тироксина, вызывая возбуждение, выпученные глаза и потерю веса. При гипотиреозе пониженный уровень гормонов вызывает у больных усталость, и они часто жалуются на чувство холода. К счастью, заболевания щитовидной железы часто поддаются лечению с помощью лекарств, которые помогают восстановить баланс гормонов, выделяемых щитовидной железой.
Надпочечники расположены над нашими почками и секретируют гормоны, участвующие в реакции на стресс, такие как адреналин (адреналин) и норадреналин (норадреналин).Поджелудочная железа — это внутренний орган, который выделяет гормоны, регулирующие уровень сахара в крови: инсулин и глюкагон. Эти гормоны поджелудочной железы необходимы для поддержания стабильного уровня сахара в крови в течение дня за счет снижения уровня глюкозы в крови (инсулин) или повышения его (глюкагон). Люди, страдающие диабетом, не вырабатывают достаточно инсулина; Следовательно, они должны принимать лекарства, которые стимулируют или заменяют выработку инсулина, и должны строго контролировать количество потребляемых сахаров и углеводов.
Гонады выделяют половые гормоны, которые важны для размножения и опосредуют как сексуальную мотивацию, так и поведение. Женские гонады — это яичники; мужские половые железы — это яички. Яичники выделяют эстрогены и прогестерон, а яички выделяют андрогены, такие как тестостерон.
Копай глубже: спортсмены и анаболические стероиды
Хотя это противоречит большинству законов, многие профессиональные спортсмены и бодибилдеры используют анаболические стероидные препараты для улучшения своих спортивных результатов и телосложения.Анаболические стероидные препараты имитируют действие собственных стероидных гормонов организма, таких как тестостерон и его производные. Эти препараты могут обеспечить конкурентное преимущество за счет увеличения мышечной массы, силы и выносливости, хотя не все пользователи могут получить такие результаты. Более того, использование препаратов, повышающих работоспособность (PED), сопряжено с определенными рисками. Использование анаболических стероидов связано с широким спектром потенциально негативных последствий, начиная от в основном косметических (акне) до опасных для жизни (сердечный приступ).Кроме того, употребление этих веществ может привести к глубоким изменениям настроения и может усилить агрессивное поведение (Национальный институт злоупотребления наркотиками, 2001).
Бейсболист Алекс Родригес (A-Rod) оказался в центре шторма СМИ по поводу использования им запрещенных PED. Результаты Родригеса на поле были беспрецедентными при употреблении наркотиков; его успех сыграл большую роль в заключении контракта, который сделал его самым высокооплачиваемым игроком в профессиональном бейсболе. Хотя Родригес утверждает, что не использовал PED в течение нескольких лет, в 2013 году он получил существенное отстранение, которое, если оно будет сохранено, будет стоить ему более 20 миллионов долларов дохода (Gaines, 2013).Что ты думаешь о спортсменах и допинге? Почему или почему не следует запретить использование PED? Какой совет вы дали бы спортсмену, который рассматривал возможность использования PED?
Сводка
Железы эндокринной системы выделяют гормоны, регулирующие нормальные функции организма. Гипоталамус служит связующим звеном между нервной системой и эндокринной системой и контролирует секрецию гипофиза. Гипофиз служит главной железой, контролирующей секрецию всех других желез.Щитовидная железа выделяет тироксин, который важен для основных метаболических процессов и роста; надпочечники выделяют гормоны, участвующие в реакции на стресс; поджелудочная железа выделяет гормоны, регулирующие уровень сахара в крови; яичники и семенники производят половые гормоны, регулирующие сексуальную мотивацию и поведение.
Вопросы для самопроверки
Вопросы о критическом мышлении1. Секреция гормона часто регулируется с помощью механизма отрицательной обратной связи, что означает, что, как только гормон секретируется, он заставляет гипоталамус и гипофиз прекращать производство сигналов, необходимых для секреции гормона в первую очередь.Большинство оральных контрацептивов состоят из небольших доз эстрогена и / или прогестерона. Почему это может быть эффективным средством контрацепции?
2. Химические посланники используются как в нервной, так и в эндокринной системе. Какие общие свойства у этих двух систем? Какие свойства разные? Какой из них будет быстрее? Что приведет к долгосрочным изменениям?
Персональные вопросы по заявлению
3. Принимая во внимание негативные последствия для здоровья, связанные с употреблением анаболических стероидов, какие соображения могут быть приняты во внимание при принятии решения об их применении?
ответов
1.Введение относительно низких, но постоянных уровней гонадных гормонов приводит к подавлению гипоталамуса и гипофиза за счет механизмов отрицательной обратной связи. Это предотвращает изменения концентраций эстрогена и прогестерона, которые необходимы для успешной овуляции и имплантации.
2. Обе системы включают химические посланники, которые должны взаимодействовать с рецепторами, чтобы иметь эффект. Относительная близость места высвобождения и ткани-мишени сильно различается между двумя системами.При нейротрансмиссии обратный захват и ферментативный распад немедленно очищают синапс. Метаболизм гормонов должен происходить в печени. Следовательно, хотя нейротрансмиссия передачи сигналов происходит намного быстрее, гормональные сигналы могут сохраняться в течение довольно долгого времени, поскольку концентрации гормона в кровотоке постепенно меняются с течением времени.
Глоссарий
надпочечник находится над нашими почками и выделяет гормоны, участвующие в реакции на стресс
диабет заболевание, связанное с недостаточной выработкой инсулина
эндокринная система серия желез, вырабатывающих химические вещества, известные как гормоны
гонада выделяет половые гормоны, которые важны для успешного воспроизводства и опосредуют как сексуальную мотивацию, так и поведение
гормон химический посланник, выделяемый железами внутренней секреции
поджелудочная железа выделяет гормоны, регулирующие уровень сахара в крови
гипофиз секретирует ряд ключевых гормонов, которые регулируют уровень жидкости в организме, и ряд гормонов-посредников, которые направляют деятельность других желез в эндокринной системе
щитовидная железа выделяет гормоны, регулирующие рост, обмен веществ и аппетит
Нервная и эндокринная системы
Хотя нейроны являются строительными блоками системы связи тела, это сеть нейронов, которая позволяет сигналам перемещаться между мозгом и телом.Эти организованные сети, состоящие из до 1 триллиона нейронов, составляют так называемую нервную систему .
Нервная система человека состоит из двух частей: центральной нервной системы , которая включает головной и спинной мозг, и периферической нервной системы , которая состоит из нервов и нервных сетей по всему телу.
Эндокринная система также важна для коммуникации. Система использует железы, расположенные по всему телу, которые выделяют гормоны.Гормоны регулируют различные функции организма, включая обмен веществ, пищеварение, кровяное давление и рост. Эндокринная система не связана напрямую с нервной системой, но они взаимодействуют разными способами.
Центральная нервная система
Центральная нервная система (ЦНС) состоит из головного и спинного мозга. Основной формой коммуникации в ЦНС является нейрон. Вместе мозг и спинной мозг являются буквальным «центром» системы коммуникации тела.
Головной и спинной мозг жизненно важны для жизни и функционирования человека.
Тело окружено рядом защитных барьеров, включая кость (череп и позвоночник) и мембранную ткань, известную как мозговые оболочки. Мозг и позвоночник находятся в защитной жидкости, известной как спинномозговая жидкость.
ЦНС отвечает за обработку каждого ощущения и мысли, которые вы испытываете. Сенсорная информация, собираемая рецепторами по всему телу.Затем он передает информацию в центральную нервную систему. ЦНС также отправляет сообщения остальной части тела, чтобы контролировать движение, действия и реакцию на окружающую среду.
Периферическая нервная система
Периферическая система (ПНС) состоит из нервов, выходящих за пределы центральной нервной системы. Нервы и нервные сети, составляющие ПНС, на самом деле представляют собой пучки аксонов нейронных клеток. Пучки нервов могут быть относительно маленькими или достаточно большими, чтобы их можно было легко увидеть человеческим глазом.
ПНС делится на две разные системы: соматическую нервную систему и вегетативную нервную систему.
Соматическая нервная система
Соматическая нервная система передает сенсорные сообщения. Он отвечает за произвольное движение и действие. Он состоит из сенсорных (афферентных) нейронов и моторных (эфферентных) нейронов.
Сенсорные нейроны передают информацию от нервов к головному и спинному мозгу, а двигательные нейроны передают информацию от центральной нервной системы к мышечным волокнам.
Вегетативная нервная система
Вегетативная нервная система отвечает за контроль непроизвольных функций, таких как сердцебиение, дыхание, пищеварение и артериальное давление. Система также участвует в эмоциональных реакциях человека, таких как потливость и плач.
Вегетативная нервная система подразделяется на симпатическая нервная система и парасимпатическая нервная система .
- Симпатическая нервная система : Симпатическая нервная система контролирует реакцию организма на чрезвычайную ситуацию.Когда система возбуждена, ваше сердце и частота дыхания учащаются, пищеварение замедляется или останавливается, зрачки расширяются, и вы начинаете потеть. Также известная как реакция «бей или беги», система подготавливает ваше тело либо к борьбе с опасностью, либо к бегству.
- Парасимпатическая нервная система : Парасимпатическая нервная система противостоит симпатической системе. После того, как кризис или опасность миновали, система помогает успокоить организм, замедляя сердцебиение и частоту дыхания, возобновляя пищеварение, сужая зрачки и останавливая потоотделение.
Эндокринная система
Эндокринная система состоит из желез, которые выделяют химические посредники, известные как гормоны. Гормоны переносятся с кровотоком в определенные области тела, включая органы и ткани тела.
Шишковидная железа, гипоталамус, гипофиз, щитовидная железа, яичники и семенники — одни из самых важных желез в организме. Каждая из этих желез работает по-своему в определенных областях.
Эндокринная система не является частью нервной системы, но она по-прежнему важна для коммуникации по всему телу.
Гипоталамус соединяет эти две важные коммуникационные системы. Гипоталамус — это крошечная совокупность ядер, которая отвечает за невероятное количество человеческих поступков.
Расположенный в основании переднего мозга, гипоталамус регулирует основные потребности, такие как сон, голод, жажда и половое влечение. Он также участвует в выработке нашей эмоциональной реакции и реакции на стресс.Гипоталамус контролирует работу гипофиза, который, в свою очередь, контролирует высвобождение гормонов из других желез, которые являются частью эндокринной системы.
Эндокринная система | Джон Т. Милкен Отделение медицины, отделение эндокринологии, метаболизма и липидных исследований
Эндокринология
Эндокринология — это исследование желез внутренней секреции организма. Эндокринные железы производят гормоны — молекулы, которые служат посредниками по всему телу. Каждый гормон предназначен для запуска очень специфической реакции в определенной части тела.Эндокринологи — это врачи, специализирующиеся на диагностике и лечении нарушений эндокринной системы.
Эндокринные железы
НадпочечникиРасположение: В верхней части каждой почки расположены два надпочечника.
Вырабатываемые гормоны: Адреналин, альдостерон и кортизол.
Цель: Гормоны надпочечников поддерживают уровни натрия, хлорида и калия в крови, поддерживают кровяное давление, помогают контролировать функцию почек и контролировать общую концентрацию жидкости в организме.
ГипоталамусРасположение: Внутри мозга. Вырабатываемые гормоны: многие гормоны, влияющие на мозг, нервную систему и другие железы.
Цель: Гормоны гипоталамуса регулируют чрезвычайно широкий спектр основных функций организма, таких как частота сердечных сокращений, артериальное давление, сон, аппетит, жажда и регулирование уровня воды в организме и температуры тела. Эти гормоны осуществляют свой контроль, воздействуя на мозг, нервную систему и другие железы внутренней секреции.
Поджелудочная железаРасположение: Глубоко в брюшной полости за животом.
Гормоны производимые: Инсулин, глюкагон, соматостатин и другие.
Цель: Гормоны поджелудочной железы контролируют уровень сахара в крови и регулируют использование и хранение питательных веществ, таких как глюкоза, аминокислоты и триглицериды. Поджелудочная железа также играет роль в пищеварении; он производит пищеварительные ферменты, которые секретируются в тонкий кишечник.
Паращитовидные железыРасположение: На шее за щитовидной железой расположены четыре паращитовидных железы.
Вырабатываемый гормон: Паратироидный гормон (ПТГ).
Цель: ПТГ поддерживает правильный уровень кальция и фосфора во всем организме.
ГипофизРасположение: Основание мозга.
Производимые гормоны: Тиреотропный гормон (ТТГ), фолликулостимулирующий гормон (ФСГ), адренокортикотропный гормон (АКТГ), гормон роста и другие.
Цель: Гипофиз играет ключевую роль в регулировании роста и развития, обмена веществ и воспроизводства. Он контролирует деятельность многих других эндокринных желез, включая щитовидную железу, яичники, надпочечники и другие. Примеры гормонов гипофиза и их функции: гормон роста регулирует рост; АКТГ стимулирует надпочечники вырабатывать кортизол; ТТГ сигнализирует щитовидной железе о выработке гормона щитовидной железы; лютеинизирующий гормон и фолликулостимулирующий гормон регулируют овуляцию и выработку эстрогена и прогестерона у женщин, а также образование сперматозоидов и выработку тестостерона у мужчин.
Репродуктивные железы —Яичники и яичкиРасположение: Яичники (у женщин) расположены в нижней части живота. Яички (у мужчин) расположены под половым членом.
Вырабатываемые гормоны: Яичники вырабатывают эстроген и прогестерон. Яички производят множество «мужских» гормонов, называемых андрогенами, включая тестостерон.
Назначение: Репродуктивные гормоны регулируют развитие и репродуктивные функции.Эстроген контролирует развитие женских половых признаков в период полового созревания, а также стимулирует рост слизистой оболочки матки во время менструального цикла. Прогестерон помогает оплодотворенным яйцеклеткам прикрепиться к матке и превратиться в эмбрион. Тестостерон отвечает за развитие мужских половых признаков в период полового созревания и за стимуляцию созревания сперматозоидов. Андрогены усиливают рост тканей тела, особенно мышц.
Эндокринная система — Химические вещества — Окружающая среда
Дополнительные инструменты
Что такое эндокринный система?
Эндокринная система представляет собой сложную сеть желез, гормонов и рецепторы.Он обеспечивает ключевой канал связи и управления между нервной системой и функциями организма, такими как размножение, иммунитет, обмен веществ и поведение.
Почти у всех сложных многоклеточных животных есть два основных системы контроля и координации процессов внутри тело:
- Нервная система, которая осуществляет быстрый двухточечный контроль с помощью электрических сигналов, проходящих по нервам к определенным органы или ткани.
- Эндокринная система, которая является более медленной системой, основанной на химических посланники, гормоны, которые выделяются в кровь (или другие внеклеточные жидкости) и могут достигать всех частей тело.
Нервная система работает в тандеме с эндокринной системой контролировать все функции и процессы организма. Эндокринная система состоит из трех основных компонентов:
Железы внутренней секреции , расположенные по адресу различные участки тела, а также в специализированных областях мозг.Клетки этих желез выделяют определенные химические вещества, называемые гормоны.
Гормоны циркулируют по телу через кровь поток и модулирование функций клеток или органов путем связывания с рецепторы в клетках-мишенях. Гормоны, стимулирующие и контролирующие деятельность других желез внутренней секреции называется трофическими гормонами.
Рецепторы в клетках-мишенях, однажды активированные связывание гормона, регулируют функции и процессы в ткань через взаимодействие с ДНК клетки или другим комплексом внутриклеточные сигнальные процессы.
Основные гормоны человека и их функции показаны ниже:
| Сальник | Гормоны | Функции |
|---|---|---|
| Гипоталамус | Гормоны высвобождения | Стимулировать активность гипофиза |
| Гипофиз | Трофические (стимулирующие) гормоны | Стимулируют щитовидную железу, надпочечники, гонадные железы и панкреатическая активность |
| Щитовидная железа | Гормоны щитовидной железы | Регулируют обмен веществ, рост и развитие, поведение и половое созревание |
| Надпочечники | Кортикостероидные гормоны Катехоламины | Регулировать метаболизм Регулировать поведение |
| Поджелудочная железа | Инсулин и глюкагон | Регулировать уровень сахара в крови |
| Гонады | Половые стероидные гормоны (андрогены и эстрогены) | Регулировать развитие и рост, воспроизводство, иммунитет, начало полового созревания и поведение |
Уровень выработки и циркуляции гормонов контролируется посредством процессов отрицательной обратной связи .Например, синтез гормона щитовидной железы стимулируется гормоном, стимулирующим щитовидную железу (ТТГ) вырабатывается гипофизом. Если в крови уровень щитовидной железы падение гормона, часть мозга, гипоталамус, реагирует к изменению и высвобождает гормон высвобождения гормона щитовидной железы (TRH), который стимулирует определенный тип клеток в гипофизе к увеличению Синтез ТТГ. Поскольку уровень гормонов щитовидной железы в крови снова повышается ответ на ТТГ, продукция ТРГ снижается и, в свою очередь, секреция ТТГ подавляется.Такие системы обратной связи поддерживают баланс различных системы организма (функционирующие аналогично системе, которая контролирует бытовую систему центрального отопления) — известный процесс как гомеостаз .
17.1 Обзор эндокринной системы — анатомия и физиология
Задачи обучения
К концу этого раздела вы сможете:
- Различать сходства и различия между нейронной и гормональной связью
- Определить основные органы эндокринной системы и их расположение в организме
Коммуникация внутри человеческого тела включает передачу сигналов для управления и координации действий с целью поддержания гомеостаза.Есть две основные системы органов, ответственные за обеспечение этих коммуникационных путей: нервная система и эндокринная система.
Нервная система в первую очередь отвечает за быстрое общение по всему телу. Как обсуждалось в предыдущих главах, нервная система использует два типа сигналов — электрические и химические (таблица 17.1). Электрические сигналы передаются посредством генерации и распространения потенциалов действия, которые движутся вдоль мембраны клетки. Как только потенциал действия достигает синаптического конца, электрический сигнал преобразуется в химический сигнал, поскольку нейротрансмиттеры высвобождаются в синаптическую щель.Когда нейротрансмиттеры связываются с рецепторами принимающей (постсинаптической) клетки, генерируется новый электрический сигнал, который быстро направляется к месту назначения. Таким образом, нейронная коммуникация обеспечивает функции тела, которые включают быстрые и короткие действия, такие как движение, ощущения и познание.
Напротив, эндокринная система полагается только на один метод коммуникации: химическую передачу сигналов (Таблица 1). Гормоны — это химические вещества, выделяемые эндокринными клетками, которые регулируют работу других клеток в организме.Гормоны транспортируются в основном через кровоток по всему телу, где они связываются с рецепторами на клетках-мишенях, вызывая ответную реакцию. Из-за этой зависимости от сердечно-сосудистой системы для транспорта этот тип коммуникации намного медленнее, чем наблюдаемый для нейронной передачи сигналов. Таким образом, гормональное общение обычно связано с деятельностью, которая продолжается в течение относительно длительных периодов времени.
Внешний веб-сайт
Перейдите по этой ссылке, чтобы посмотреть анимацию событий, которые происходят, когда гормон связывается с рецептором клеточной мембраны.Что является вторичным мессенджером аденилатциклазы во время активации клеток печени адреналином?
В целом нервная система включает быстрые реакции на быстрые изменения внешней среды, а эндокринная система обычно действует медленнее — заботясь о внутренней среде тела, поддерживая гомеостаз и контролируя репродуктивную функцию. Однако это не означает, что две системы полностью независимы друг от друга. Возьмем, к примеру, выброс адреналина из мозгового вещества надпочечников как часть реакции «бей или беги».Хотя адреналин использует кровь для транспортировки по всему телу, эффекты проявляются в течение нескольких секунд после того, как событие произошло; как реакция происходит так быстро, если гормоны обычно действуют медленнее? Это происходит так быстро, потому что в этот процесс вовлечены и нервная, и эндокринная системы: именно быстрое действие нервной системы, реагирующей на опасность в окружающей среде, стимулирует надпочечники к быстрой секреции своих гормонов. В такой ситуации нервная система вызывает быструю эндокринную реакцию, чтобы справиться с внезапными изменениями как внешней, так и внутренней среды, когда это необходимо.
| Эндокринная и нервная системы (таблица 17.1) | ||
|---|---|---|
| Эндокринная система | Нервная система | |
| Сигнальный механизм (и) | Химическая промышленность | Химическая промышленность / электрика |
| Первичный химический сигнал | Гормоны | Нейротрансмиттеры |
| Пройденное расстояние | Длинный или короткий | Всегда короткие |
| Время отклика | Быстро или медленно | Всегда быстро |
| Охрана окружающей среды | внутренний | Внутренний и внешний |
Гормоны выделяются секреторными клетками, происходящими из эпителиальной ткани.Часто эти клетки сгруппированы вместе, образуя эндокринных желез . В отличие от экзокринных желез, которые имеют канал для передачи секрета наружу (например, потовая железа), эндокринные железы выделяют вещества непосредственно в окружающую межклеточную жидкость. Оттуда гормоны попадают в кровоток для распределения по всему телу.
Основные эндокринные железы, обнаруженные в организме человека, включают гипофиз, щитовидную железу, паращитовидные железы, вилочковую железу, надпочечники, шишковидную железу, семенники и яичники (Рисунок 17.1.1). В то время как некоторые железы являются чисто эндокринными (например, щитовидная железа), другие выполняют как эндокринную, так и экзокринную функцию. Например, поджелудочная железа содержит клетки, которые секретируют пищеварительные ферменты и соки в тонкий кишечник (экзокринная функция), и клетки, которые секретируют гормоны инсулин и глюкагон, которые регулируют уровень глюкозы в крови.
Помимо желез внутренней секреции, основные органы тела обладают эндокринной функцией, включая гипоталамус, сердце, почки, желудок, тонкий кишечник и печень.Более того, давно известно, что жировая ткань вырабатывает гормоны, и недавние исследования показали роль костной ткани в производстве и секреции гормонов.
Рисунок 17.1.1 — Эндокринная система: Эндокринные железы и клетки расположены по всему телу и играют важную роль в гомеостазе.Согласно классическому определению эндокринной системы, гормоны секретируются в интерстициальную жидкость, а затем диффундируют в кровь или лимфу для циркуляции по всему телу, чтобы достичь тканей-мишеней.Однако в некоторых случаях клетки-мишени являются локальными и не требуют попадания гормонов в кровь. Если химический сигнал попадает в интерстициальную жидкость и нацелен на соседние клетки, то активность обозначается как паракрин . Нейротрансмиттерная связь между пре- и постсинаптическим нейроном является хорошим примером паракринной активности. Альтернативно, химические вещества, выделяемые клеткой, вызывают ответ в той же клетке, которая их секретировала, демонстрируя аутокринную активность .Примером этого типа активности является интерлейкин-1, сигнальная молекула, высвобождающаяся при воспалительной реакции, которая связывается с рецепторами, расположенными на поверхности клетки, высвобождающей молекулу.
Карьерные связи —
ЭндокринологЭндокринология — это специальность в области медицины, которая специализируется на лечении заболеваний эндокринной системы. Эндокринологи, врачи, специализирующиеся в этой области, являются экспертами в лечении заболеваний, связанных с гормональными системами, от заболеваний щитовидной железы до сахарного диабета.
Пациенты, направляемые к эндокринологам, могут иметь признаки и симптомы или результаты анализа крови, которые указывают на чрезмерное или нарушение функционирования эндокринной железы или эндокринных клеток. Эндокринолог может назначить дополнительные анализы крови, чтобы определить, являются ли гормональные уровни пациента ненормальными, или они могут стимулировать или подавлять функцию подозреваемой эндокринной железы, а затем взять кровь на анализ. Лечение зависит от диагноза. Некоторые эндокринные расстройства, такие как диабет 2 типа, могут реагировать на изменения образа жизни, такие как умеренная потеря веса, принятие здорового питания и регулярная физическая активность.Другие расстройства могут потребовать приема лекарств, таких как заместительная гормональная терапия, и регулярного наблюдения эндокринолога. К ним относятся нарушения гипофиза, которые могут повлиять на рост, и нарушения щитовидной железы, которые могут привести к различным метаболическим проблемам.
Некоторые пациенты испытывают проблемы со здоровьем в результате нормального снижения уровня гормонов, которое может сопровождать старение. Эти пациенты могут проконсультироваться с эндокринологом, чтобы взвесить риски и преимущества заместительной гормональной терапии, направленной на повышение их естественного уровня репродуктивных гормонов.
Помимо лечения пациентов, эндокринологи могут участвовать в исследованиях, направленных на улучшение понимания нарушений эндокринной системы и разработку новых методов лечения этих заболеваний.
Обзор главыОрганизм координирует свои функции посредством двух основных типов коммуникации: нервной и эндокринной. Нейронная коммуникация включает в себя как электрические, так и химические сигналы между нейронами и клетками-мишенями. Эндокринная коммуникация включает химическую передачу сигналов через высвобождение гормонов, которые проходят через кровоток, где они вызывают ответ в клетках-мишенях.Эндокринные железы — это железы без протоков, которые выделяют гормоны. Многие органы тела, выполняющие другие основные функции, такие как сердце, желудок и почки, также обладают эндокринной активностью.
Вопросы по интерактивной ссылкеПерейдите по этой ссылке, чтобы посмотреть анимацию событий, которые происходят, когда гормон связывается с рецептором клеточной мембраны. Что является вторичным мессенджером аденилатциклазы во время активации клеток печени адреналином?
Вопросы о критическом мышлении
1.Опишите несколько основных различий в методах коммуникации, используемых эндокринной и нервной системами.
2. Сравните и сопоставьте эндокринные и экзокринные железы.
3. Верно или неверно: нейротрансмиттеры — это особый класс паракринов. Поясните свой ответ.
Глоссарий
- аутокринный
- химический сигнал, который вызывает ответ в той же клетке, которая его секретировала
- эндокринная железа
- ткань или орган, выделяющий гормоны в кровь и лимфу без протоков, так что они могут транспортироваться к органам, удаленным от места секреции
- эндокринная система
- клетки, ткани и органы, которые выделяют гормоны в качестве основной или вторичной функции и играют неотъемлемую роль в нормальных процессах организма
- экзокринная система
- клетки, ткани и органы, которые секретируют вещества непосредственно в ткани-мишени через железистые протоки
- гормон
- Секреция эндокринного органа, которая перемещается через кровоток или лимфатические сосуды, чтобы вызвать ответ в клетках-мишенях или тканях в другой части тела
- паракрин
- химический сигнал, который вызывает ответ в соседних клетках; также называется паракринным фактором
Ответы на вопросы о критическом мышлении
- Эндокринная система использует химические сигналы, называемые гормонами, для передачи информации от одной части тела к отдаленной части тела.Гормоны высвобождаются из эндокринной клетки во внеклеточную среду, но затем перемещаются с кровотоком в ткани-мишени. Это общение и ответ могут занять от нескольких секунд до нескольких дней. Напротив, нейроны передают электрические сигналы по своим аксонам. На конце аксона электрический сигнал вызывает высвобождение химического сигнала, называемого нейротрансмиттером, который передает сообщение через синаптическую щель, чтобы вызвать ответ в соседней клетке. Этот метод общения почти мгновенен, очень кратковременен и очень специфичен.
- Эндокринные железы без протоков. Они выделяют свой секрет в окружающую жидкость, из которой он попадает в кровоток или лимфу, чтобы добраться до отдаленных клеток. Более того, секреты желез внутренней секреции — это гормоны. Экзокринные железы выделяют свои секреты через проток, по которому секрет доставляется в целевое место. Более того, секреты экзокринных желез — это не гормоны, а соединения, выполняющие непосредственную физиологическую функцию. Например, сок поджелудочной железы содержит ферменты, которые помогают переваривать пищу.
- Верно. Нейротрансмиттеры могут быть классифицированы как паракрины, потому что после их высвобождения из окончаний аксона нейрона они проходят через микроскопически маленькую щель, чтобы оказать свое влияние на соседний нейрон или мышечную клетку.
Эндокринная система: факты, функции и заболевания
Эндокринная система — это совокупность желез, вырабатывающих гормоны, регулирующие обмен веществ, рост и развитие, функцию тканей, половую функцию, репродуктивную функцию, сон и настроение, среди прочего.
Функция
По данным клиники Майо, эндокринная система состоит из гипофиза, щитовидной железы, паращитовидных желез, надпочечников, поджелудочной железы, яичников (у женщин) и яичек (у мужчин).
Слово эндокрин происходит от греческих слов «эндо», что означает «внутри», и «кринис», что означает «секретировать», согласно Health Mentor Online. Как правило, железа отбирает и удаляет материалы из крови, обрабатывает их и выделяет готовый химический продукт для использования где-нибудь в организме.Согласно Руководству Merck, эндокринная система влияет почти на все органы и клетки в организме.
Несмотря на то, что гормоны циркулируют по всему телу, каждый тип гормона нацелен на определенные органы и ткани, отмечается в Руководстве Merck. Эндокринная система получает некоторую помощь от таких органов, как почки, печень, сердце и гонады, которые выполняют вторичные эндокринные функции. Например, почки выделяют гормоны, такие как эритропоэтин и ренин.
Щитовидная железа также выделяет ряд гормонов, влияющих на все тело.«Гормоны щитовидной железы влияют на множество жизненно важных функций организма, включая частоту сердечных сокращений, поддержание состояния кожи, рост, регулирование температуры, фертильность и пищеварение», — сказал д-р Джером М. Хершман, профессор медицины в Медицинской школе Дэвида Геффена в Калифорнийском университете в Лос-Анджелесе и автор разделов по щитовидной железе Руководства Merck.
«Таким образом, щитовидная железа является главным центром метаболического контроля в организме», — сказала Синди Самет, профессор химии в колледже Дикинсон в Карлайле, штат Пенсильвания. «Функции мозга, сердца и почек, а также температура тела, рост и мышечная сила — и многое другое — зависят от функции щитовидной железы.»
Заболевания эндокринной системы
Слишком высокий или слишком низкий уровень гормонов указывает на проблему с эндокринной системой. Гормональные заболевания также возникают, если ваш организм не реагирует на гормоны должным образом. Стресс, инфекции и изменения в организме По данным Национального института здоровья, баланс жидкости и электролитов в крови также может влиять на уровень гормонов.
Самым распространенным эндокринным заболеванием в США является диабет, состояние, при котором организм неправильно перерабатывает глюкозу, простой сахар.По словам доктора Дженнифер Ло, начальника отделения эндокринологии Kaiser Permanente на Гавайях, это происходит из-за нехватки инсулина или, если организм вырабатывает инсулин, из-за того, что организм не работает эффективно.
Диабет может быть связан с ожирением, диетой и семейным анамнезом, согласно доктору Элисон Майерс из системы здравоохранения North Shore-LIJ. «Чтобы диагностировать диабет, мы делаем пероральный тест на толерантность к глюкозе натощак».
Также важно понимать историю болезни пациента, а также семейный анамнез, отметил Майерс.Инфекции и лекарства, такие как антикоагулянты, также могут вызывать недостаточность надпочечников.
Диабет лечится с помощью таблеток или инъекций инсулина. Лечение других эндокринных заболеваний обычно включает стабилизацию уровня гормона с помощью лекарств или, если опухоль вызывает перепроизводство гормона, удаление опухоли. По словам Майерса, лечение эндокринных заболеваний требует очень осторожного и индивидуального подхода, поскольку регулировка уровня одного гормона может повлиять на баланс других гормонов.
Гормональный дисбаланс может иметь значительное влияние на репродуктивную систему, особенно у женщин, — пояснила Ло.
Другое заболевание, гипотиреоз, паращитовидное заболевание, возникает, когда щитовидная железа не производит достаточного количества гормонов щитовидной железы для удовлетворения потребностей организма. Ло отметила, что недостаток гормона щитовидной железы может вызвать замедление или полное отключение многих функций организма. Однако с этим легко справиться. «Заболевание паращитовидных желез — излечимая причина образования камней в почках», — сказал доктор.Мелани Голдфарб, эндокринный хирург и директор программы по эндокринным опухолям в Центре здоровья Провиденс Сент-Джон в Санта-Монике, Калифорния, и доцент хирургии в Институте рака Джона Уэйна в Санта-Монике. Поврежденная часть железы удаляется хирургическим путем.
Рак щитовидной железы начинается в щитовидной железе и начинается, когда клетки щитовидной железы начинают изменяться, бесконтрольно расти и в конечном итоге образуют опухоль, согласно Ло. По словам Майерса, опухоли — как доброкачественные, так и злокачественные — также могут нарушать функции эндокринной системы.Согласно исследованию 2017 года, опубликованному в Журнале Американской медицинской ассоциации (JAMA), с 1975 по 2013 год ежегодно диагностируемый рак щитовидной железы увеличился более чем в три раза. «Хотя гипердиагностика может быть важным компонентом этой наблюдаемой эпидемии, она явно не объясняет всей истории», — сказала доктор Джули Соса, один из авторов нового исследования и руководитель отделения эндокринной хирургии в Университете Дьюка в Северной Каролине. Американское онкологическое общество прогнозирует, что в 2018 году будет около 53990 новых случаев рака щитовидной железы и около 2060 случаев смерти от рака щитовидной железы.
Гипогликемия, также называемая низким уровнем глюкозы в крови или низким уровнем сахара в крови, возникает, когда уровень глюкозы в крови падает ниже нормального уровня. Обычно это происходит в результате лечения диабета, когда принимается слишком много инсулина. Хотя Ло отметила, что это состояние может возникать у людей, не проходящих лечение от диабета, такое явление встречается довольно редко.
Кто такой эндокринолог?
После четырех лет обучения в медицинской школе люди, которые хотят стать эндокринологами, затем проводят три или четыре года в интернатуре и программе ординатуры.По данным Американского совета по внутренней медицине, эти специализированные программы охватывают внутреннюю медицину, педиатрию или акушерство и гинекологию.
Эндокринологи-стажеры затем проводят еще два или три года, изучая, как диагностировать и лечить гормональные состояния. В целом обучение эндокринолога займет более 10 лет после получения степени бакалавра. Они сертифицированы Американским советом по внутренней медицине. Эндокринологи обычно специализируются в одной или двух областях эндокринологии, таких как диабет или бесплодие.Эти специалисты лечат пациентов с проблемами фертильности, а также оценивают и лечат пациентов с проблемами со здоровьем, связанными с менструацией и менопаузой, отметила Ло.
Основные этапы изучения эндокринной системы
200 г. до н. Э. : Китайцы начинают выделять половые гормоны и гормоны гипофиза из мочи человека и использовать их в лечебных целях
1025 : В средневековой Персии писатель Авиценна (980-1037) дает подробный отчет о сахарном диабете в «Каноне медицины» «(c.1025), описывая ненормальный аппетит, нарушение половых функций и сладкий вкус диабетической мочи.
1835 : Ирландский врач Роберт Джеймс Грейвс описывает случай зоба с выпученными глазами (экзофтальм). Болезнь Грейвса позже была названа в честь врача.
1902 : Уильям Бейлисс и Эрнест Старлинг проводят эксперимент, в котором они наблюдают, что кислота, введенная в двенадцатиперстную кишку (часть тонкой кишки), заставляет поджелудочную железу начать секрецию, даже после того, как они удалили все нервные связи между двумя органами. .
1889 : Йозеф фон Меринг и Оскар Минковски отмечают, что хирургическое удаление поджелудочной железы приводит к повышению уровня сахара в крови, за которым следует кома и, в конечном итоге, смерть.
1921 : Отто Лоуи в 1921 году обнаруживает нейрогормоны, инкубируя сердце лягушки в солевой ванне.
1922 : Леонард Томпсон в возрасте 14 лет — первый человек с диабетом, получивший инсулин. Производитель лекарств Eli Lilly вскоре начинает массовое производство инсулина.
Дополнительный отчет Алины Брэдфорд, автора Live Science.
Эндокринная система вырабатывает гормоны, которые регулируют ваше тело и разум. (Изображение предоставлено Россом Торо, художником по инфографике)Примечание редактора: Если вам нужна дополнительная информация по этой теме, мы рекомендуем следующую книгу:
Связанные страницы
Системы человеческого тела
- Система кровообращения : Факты, функции и заболевания
- Пищеварительная система: факты, функции и заболевания
- Иммунная система: болезни, нарушения и функции
- Лимфатическая система: факты, функции и заболевания
- Мышечная система: факты, функции и заболевания
- Нервная система : Факты, функции и заболевания
- Репродуктивная система: факты, функции и заболевания
- Дыхательная система: факты, функции и заболевания
- Скелетная система: факты, функции и заболевания
- Кожа: факты, заболевания и состояния
- Мочевыделительная система: Факты, функции и заболевания
Части человеческого тела
- Мочевой пузырь: факты, функции и заболевания
- Человеческий мозг: Проект «Факты, анатомия и картирование»
- Толстая кишка: факты, функции и заболевания
- Уши: факты, функции и заболевания
- Пищевод: факты, функции и заболевания
- Как работает человеческий глаз
- Желчный пузырь: функция, Проблемы и здоровое питание
- Сердце человека: анатомия, функции и факты
- Почки: факты, функции и заболевания
- Печень: функции, отказы и заболевания
- Легкие: факты, функции и заболевания
- Нос: факты, функции и заболевания
- Поджелудочная железа: функция, расположение и заболевания
- Тонкий кишечник: функция, длина и проблемы
- Селезенка: функция, расположение и проблемы
- Желудок: факты, функции и заболевания
- Язык: факты, функции и заболевания


 Паренхима
может быть гетерогенной (гипофиз) либо
гомогенной (эпифиз).
Паренхима
может быть гетерогенной (гипофиз) либо
гомогенной (эпифиз).